أعراض وعلاج عدوى الفيروس المضخم للخلايا لدى الأطفال
الأمراض الفيروسية لدى الأطفال شائعة جدا. واحد من هذه الأمراض هو عدوى الفيروس المضخم للخلايا. ما مدى خطورة هذا المرض؟
ما هذا؟
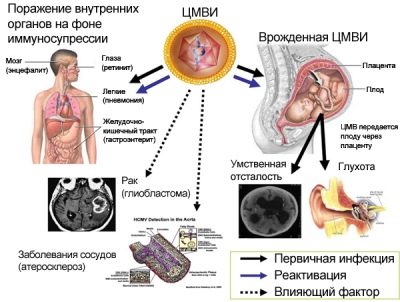
العوامل المسببة لعدوى الفيروس المضخم للخلايا (CMVI) هي فيروسات الفيروس المضخم للخلايا. هذه الكائنات الحية الدقيقة تنتمي إلى مجموعة من فيروسات الحمض النووي. هذه الميكروبات في الانتماء الأنفي تنتمي إلى فيروسات الهربس. يحدد هذا التركيب المورفولوجي أيضًا خصوصية الفعل الذي تمارسه الميكروبات.
يمكنك التعرف على الفيروس المضخم للخلايا في مجموعة متنوعة من السوائل البيولوجية والأسرار. ويلاحظ الحد الأقصى للتركيز في اللعاب والغدد اللعابية. في كثير من الأحيان هناك الناقل للفيروسات. في هذه الحالة ، توجد فيروسات في جسم الأطفال ، ولكن لا تظهر أعراض ضارة. ويلاحظ الحد الأقصى للخطر في الأطفال الذين يعانون من حالات نقص المناعة خطيرة.
يقول بعض العلماء أن الناقل طويل المدى لعدوى الفيروس المضخم للخلايا قد ينتج عنه لتطوير الأورام الخبيثة في المستقبل. هذه البيانات متناقضة للغاية وغير معترف بها من قبل جميع الأطباء المتخصصين. تم العثور على الفيروس المضخم للخلايا في جميع أنحاء العالم. حتى في البلدان المتقدمة اقتصاديًا والمزدهرة ، هناك انتشار كبير إلى حد ما لهذه الكائنات الحية الدقيقة.
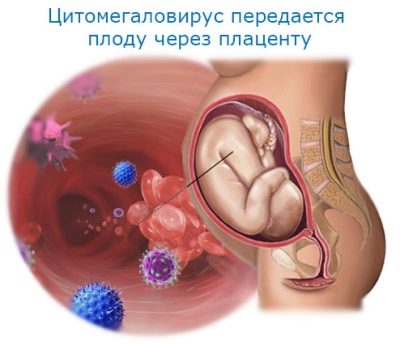
وفقا للإحصاءات ، ما يقرب من 3 ٪ من الأطفال لديهم فيروسات في دمائهم. غالبًا ما يكون هؤلاء الأطفال حاملين للمرض ، لكنهم لا يمرضون أنفسهم. هناك أيضا أشكال خلقية من CMVI. في هذه الحالة ، يصبح الطفل المستقبلي مصابًا حتى أثناء نموه داخل الرحم. قد تحدث الأعراض السلبية الأولى للمرض عند الأطفال حديثي الولادة.
يلاحظ العلماء أن أعلى معدلات انتشار هذه العدوى توجد في البلدان النامية اقتصاديًا. يعتقد العديد من الأطباء أن ارتفاع معدل الإصابة بعدوى الفيروس المضخم للخلايا يؤدي إلى زيادة عامة في معدل الوفيات. يؤدي تأثير هذه الكائنات الدقيقة على الجهاز المناعي للأطفال إلى تطور حالات نقص المناعة المكتسبة ، والتي تساهم في اكتساب الأمراض المزمنة المصاحبة للأعضاء الداخلية.
هناك عدة أشكال من هذه العدوى. الأكثر شيوعا في الأطفال نسخة معممة من المرض. وفقا للإحصاءات ، فإنه يحدث في 85 ٪ من الأطفال المصابين بالفيروس المضخم للخلايا في دمائهم.
هناك أيضا شكل من أعراض المرض. في هذه الحالة ، لا يمكن ملاحظة الأعراض الضارة إلا بعد سنوات عديدة من الإصابة.
خصوصية الفيروسات هي ذلك أنها تخترق الخلايا تماما. هذا يؤدي إلى حقيقة أن هذه الكائنات الحية الدقيقة يمكن العثور عليها في مجموعة متنوعة من الأعضاء الداخلية. مرة واحدة في جسم الطفل ويستقر في الخلايا ، فإنها تبدأ في التكاثر والتطور فيها بنشاط. نتيجة لذلك ، يزيد عدد الجسيمات الفيروسية في جسم الطفل عدة مرات.
في النهاية ، تكتسب الخلايا التالفة مظهرها المميز. في المظهر ، أنها تشبه "عيون البومة". إن الحجم الكبير للنواة وال protروتوبلازم المدفوع جانبا إلى محيط الخلية يحدد المظهر المميز للخلايا التالفة. لاحظ أيضا أثناء المرض تسلل لمفاوي. تشير هذه الحالة السريرية إلى أن الجهاز المناعي كان متورطًا بالفعل في العملية الالتهابية.
في بداية المرض ، يكون معدل انتشار تكوين جزيئات فيروسية جديدة ضئيلاً. هذا يرجع إلى حد كبير إلى خصائص الجهاز المناعي ، الذي يتعامل بنشاط مع الفيروسات. بعد بعض الوقت ، تبدأ حصانة الطفل المصاب في الضعف. هذا يؤدي إلى حقيقة أن فيروسات الفيروس المضخم للخلايا تبدأ في التكاثر بشكل نشط ، ويصبح المرض نشطًا.
الأعراض
فترة حضانة عدوى الفيروس المضخم للخلايا قد تكون مختلفة. هذا يعتمد إلى حد كبير على الحالة الأولية لمناعة جسم الطفل. الأطفال الخدج أو الأطفال الذين يعانون من عيوب النمو التشريحية المستمرة في خطر متزايد. الأطفال الأكبر سنا الذين يعانون من الأمراض المزمنة في الأعضاء الداخلية هم أيضا عرضة للعدوى الخفيفة. في معظم الحالات تتراوح فترة حضانة CMVI من أسبوعين إلى 3 أشهر.
يمكن أن تكون الأعراض الضارة لهذا المرض مختلفة للغاية. الاكثر شيوعا هي:
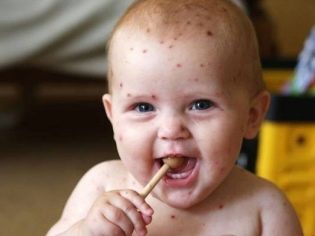
طفح جلدي. الأعراض الأكثر شيوعا. مظهر من مظاهر هذه الطفح الجلدي الطفح الجلدي. في المظهر ، أنها تشبه نزيف صغير شائع على الجلد. يحدث هذا أعراض في 75-80 ٪ من الحالات.
طفح جلدي واضح فرفرية نقص الصفيحات. تحدث هذه الحالة السريرية في 75 ٪ من الحالات. يتميز بظهور كدمات متعددة تقع على أجزاء مختلفة من الجسم. هذه الأعراض غير مواتية للغاية وغالبا ما تحدث في الأطفال في 2-3 سنوات.
اصفرار الجلد. يرتبط ظهور هذه الأعراض بتلف أنسجة الكبد. يحدث هذا الأعراض السريرية في 60-70 ٪ من الحالات.
تضخم الكبد والطحال. ترتبط هذه الحالة بالمشاركة في العملية الالتهابية للجهاز المناعي ، وكذلك الأعضاء الحيوية.
سوء التغذية. جيد جدًا ، تتجلى هذه العلامة السريرية في الأطفال حتى عام واحد.
الخداج. العدوى داخل الجنين تسهم في ضعف تدفق الدم المشيمي وأمراض الأعضاء الداخلية المختلفة. في نهاية المطاف ، يساهم هذا في ولادة الأطفال قبل ذلك بكثير.
تلف المخ. تتجلى هذه العلامة السريرية ، كقاعدة عامة ، في تطور التهاب الدماغ. يحدث في 15-20 ٪ من الحالات.
التهاب الشبكية والهياكل الداخلية للعين. وكقاعدة عامة ، يتجلى ذلك من خلال التهاب المشيمية.
يمكن أن تحدث العدوى بطرق مختلفة. في كثير من الأحيان ، يصاب الأطفال من البالغين. أيضا ، يصاب الأطفال من بعضهم البعض في مجموعات منظمة. يمكنك أن تصاب بالدم. يحدث هذا غالبًا أثناء التدخلات الطبية المختلفة - أثناء عمليات نقل الدم أو أثناء انطلاق الحقن والسوائل.
شكل شائع إلى حد ما من مسار هذا المرض هو آفة معزولة من الغدد اللعابية. في حالات سريرية معينة فقط ، يمكن أن تنتشر الفيروسات إلى الأعضاء الداخلية. الأشكال العامة للمرض مصحوبة بالحمى. في كثير من الأحيان ، لا تتجاوز قيمها قيم subfebrile.
يعاني الطفل المصاب من التهاب في الحلق ، والذي يمكن أن يكون شديد الشدة. إنجاب طفل الغدد الليمفاوية الطرفية زيادة. في الغالب تشارك مجموعة من الغدد الليمفاوية العنقية في العملية الالتهابية. مع مرور الوقت ، يزيد الطفل الكبد والطحال. في بعض الحالات ، يتجلى ذلك من خلال اصفرار الجلد.
تشمل الأعراض غير المحددة للتسمم الصداع والدوخة وزيادة الضعف العام وفقدان الوزن وفقدان الشهية واضطراب النوم. يسهم المسار الطويل لعدوى الفيروس المضخم للخلايا في نمو الطفل الجسدي المتأخر من أقرانه.يتطور الكثير من الأطفال بشكل سيء ويتعاملون مع الأحمال اليومية الأسوأ.
عندما يصاب البلعوم المصلي ، يكون للطفل أعراض تشبه التهاب البلعوم. الأغشية المخاطية للفم والحلق تصبح حمراء. غالبًا ما يزداد حجم اللوزتين الحنجرة ويبدأ في التعلق بفتحة الفم.
يمكن أن تحدث أيضًا الأشكال العامة للمرض ، المصحوبة بتلف في الكبد ، مع ظهور مظاهر سلبية أخرى للمرض. تحدث اضطرابات مختلفة في الجهاز الهضمي عند الرضع في كثير من الأحيان.
وكقاعدة عامة ، تتجلى هذه الاضطرابات بواسطة كرسي مسرع أو ، على العكس من ذلك ، الميل إلى الإمساك.
تصاحب الأشكال الحادة من المرض زيادة واضحة في درجة حرارة الجسم. في بعض الحالات ، يمكن أن تصل إلى قيم 39-40 درجة. في فترة الحمى ، يشعر الطفل ، كقاعدة عامة ، بالحمى وقشعريرة شديدة. على خلفية ارتفاع درجة الحرارة ، قد يصاب الطفل المريض بالتقيؤ. بالنسبة لبعض الأطفال ، يمكن أن تستمر الحمى لفترة طويلة - لعدة أسابيع.
التشخيص
الفحص السريري لعدوى الفيروس المضخم للخلايا هو في المقام الأول من طبيعة المساعدة. فقط طبيب أطفال من ذوي الخبرة الكافية يمكن أن يشك في هذا المرض. إنشاء التشخيص الصحيح وتنفيذ التشخيص التفريقي هو ممكن فقط بمساعدة الاختبارات المعملية.
تسمح لك هذه الاختبارات بتحديد العدوى الموجودة حتى في "وضع السكون".
إن تحديد الأجسام المضادة المحددة للفيروس المضخم للخلايا هو العنصر الرئيسي للتشخيص. استعراض الآباء الذين أجروا أطفالهم هذه الدراسات ، والأكثر إيجابية. لاحظوا أنه فقط بمساعدة الاختبارات التي أجريت ، كان من الممكن إجراء تشخيص صحيح. هذه الدراسات غير مؤلمة عمليا ويمكن إجراؤها على الأطفال الصغار في سن مبكرة للغاية.
يعد الفيروس المضخم للخلايا المرتفعة في دم الطفل دائمًا مصدر قلق كبير للوالدين. ظهور Ig M يشهد على الاجتماع الأول للفيروسات مع جسم الطفل. في بعض الحالات ، قد يشير هذا إلى أنه قد تم إعادة تشكيل البديل المزمن للمرض. عادة ما تحدث هذه الحالة عند الأطفال الذين عانوا من الكثير من التوتر أو تفاقم مرض مزمن عشية.
إذا كان لدى المرأة أثناء الحمل ، عيار كبير من الغلوبولين المناعي M لفيروسات الفيروس المضخم للخلايا في الدم ، فقد يشير ذلك إلى أن العدوى داخل الرحم لطفلها الذي لم يولد بعد أمر ممكن. من الممكن اكتشاف زيادة في Ig M خلال 1-1.5 أشهر من لحظة دخول الفيروسات لأول مرة إلى كائن الطفل. ويلاحظ وجود نسبة عالية بما فيه الكفاية من هذه الجزيئات البروتين لمدة 15-20 أسابيع أخرى.
مع تطور هذا المرض ، تظهر مكونات المناعة الأخرى - الغلوبولين المناعي G. قد تختلف التسمية التوضيحية عند الأطفال المختلفين اختلافًا كبيرًا. وكقاعدة عامة ، مع بعض الانخفاض في نشاط التكاثر الفيروسي ، تبدأ كمية جزيئات البروتين في الزيادة. يشير التحليل الإيجابي حول igG إلى أن جسم الطفل على دراية بهذا النوع من الفيروسات.
ضبط مرحلة تطور المرض ، والاعتماد فقط على الاختبارات المعملية ، لسوء الحظ ، فإنه من المستحيل. في سياق المرض ، تتغير الاختبارات باستمرار. من أجل منع تطور المضاعفات ، لا بد من إجراء المراقبة المختبرية.
من الممكن اكتشاف الكائنات الحية الدقيقة داخل الخلايا باستخدام طريقة تشخيص حديثة أخرى ، اختبار PCR.
المواد البيولوجية للبحث يمكن أن تكون مختلفة جدا. في معظم الحالات ، يتم استخدام الدم الوريدي أو اللعاب لهذا الغرض. في بعض الحالات السريرية ، يمكن اكتشاف الفيروسات في البول. يساعد التحديد الكمي للفيروسات التي تستخدم هذا الاختبار في تأسيس نشاط عملية الكائنات الحية الدقيقة.
من الممكن تحديد الاضطرابات الوظيفية في عمل الأعضاء الداخلية تحليل كيميائي حيوي للدم. عندما يشارك التهاب الكبد في الدم المحيطي ، يزداد عدد ناقلات الكبد ، ALT و AST. في كثير من الأحيان أقل بكثير في الطفل المصاب ، فإن مؤشرات البيليروبين الكلي تزيد. قد يكون انخفاض الصفائح الدموية في اختبار الدم العام هو أول علامة مخبرية على فرفرية نقص الصفيحات.
كما فحص أثناء الحمل ، خاصة اختبار pp65 تساعد هذه الدراسة على تحديد الكائنات الحية الدقيقة ، حتى في النساء الحوامل في مراحل مختلفة من الحمل. أيضا ، يستخدم هذا الفحص بنشاط للسيطرة على العلاج المحدد المنصوص عليها لعدوى الفيروس المضخم للخلايا. يسمح لك هذا الاختبار بتحديد العامل المسبب للمرض حتى قبل أسبوع من ظهور الأعراض الضارة الأولى. من عيوب هذه الدراسة هو تكلفة عالية جدا.
في بعض الحالات السريرية ، يجب أن تأخذ المواد عدة مرات. في هذه الحالة ، يمكن اكتشاف مسببات الأمراض بدقة في الأمصال. عادة ما يتم أخذ المواد البيولوجية مع اختلاف أسبوعين.
إذا كان لدى الطفل أعراض سلبية حادة ، يمكن جمع الدم في أي وقت تقريبًا.
لتحديد آفات الأعضاء الداخلية ، يتم إجراء مشاورات إضافية من قبل أطباء مختلفين. في هذه الحالة ، قد يحيل طبيب الأطفال الطفل المريض إلى استشارة أخصائي أمراض المسالك البولية أو أمراض النساء أو أمراض الجهاز الهضمي أو طبيب العيون. في كثير من الأحيان ، مع الشكل النشط للعملية الالتهابية ، يتم إجراء الموجات فوق الصوتية من أعضاء البطن.
الآثار
تطور المرض يمكن أن يكون مختلفا جدا. المشاركة في العملية الالتهابية للأعضاء الداخلية غير مواتية للغاية. تشخيص المرض في هذه الحالة هو أسوأ بشكل ملحوظ. يرافق المسار الطويل للمرض ، وخاصة في شكل معمم ، تغيير في التمثيل الغذائي. في نهاية المطاف ، وهذا يسهم في التأخر الواضح للطفل المريض في النمو البدني.
قد يكون العديد من الأطفال الذين لديهم عدوى من الفيروس المضخم للخلايا على المدى الطويل مختلفين بشكل كبير في المظهر عن أقرانهم. عادة ما تكون أصغر في الوزن والطول ، نسيجهم العضلي غير متطور بما فيه الكفاية. حتى الجهد البدني البسيط يمكن أن يؤدي إلى التعب السريع للأطفال. في سن المدرسة ، يتعلم هؤلاء الأطفال بشكل جيد ويتعبون بسرعة حتى بعد 2-3 دروس.
نتيجة لالتهاب الدماغ الناتج عن الفيروس المضخم للخلايا ، قد يعاني الطفل من بعض ضعف الذاكرة والانتباه. في كثير من الأحيان ، يتجلى ذلك في صعوبة حفظ أرقام أو أحداث محددة. تم العثور على عدم القدرة على تحويل الانتباه بشكل كاف أيضا في الأطفال الذين لديهم التهاب الدماغ الفيروسي المضخم للخلايا.
التهاب المشيمية ، الذي يحدث في 10-12 ٪ من الأطفال المصابين بعدوى الفيروس المضخم للخلايا ، يمكن أن يؤدي إلى نمو الطفل ضعف البصر المستمر. في بعض الحالات ، يتطور الانخفاض في عمل المحلل البصري تدريجياً. يجب تحديد ومعالجة أي ضعف بصري ينشأ عند الطفل بعد خضوعه لفيروس الكريات المشيمية الفيروسية الخلوية.
يلاحظ أطباء الأعصاب الأطفال أيضًا أن بعض الأطفال قد يصابون الاضطرابات النفسيةوالتي تتجلى أيضا من قبل الانحرافات المختلفة في النمو العقلي. في كثير من الأحيان ، تحدث هذه المظاهر بالاقتران مع تشوهات القلب والأوعية الدموية. تم العثور على بعض الأطفال و اضطرابات الكلام. يمكن أن تحدث هذه المضاعفات الخطيرة عند الأطفال الذين تكون عدوى الفيروس المضخم للخلايا غير متناظرة.
علاج
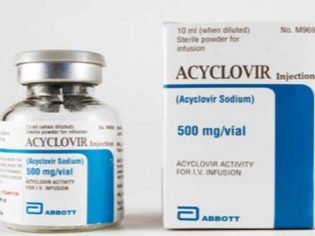
يمكن تقسيم العلاج الكامل للعلاج بالفيروس المضخم للخلايا إلى منطقتين رئيسيتين. هذا هو علاج مضاد للفيروسات محددة والرعاية الطبية أعراض.تشمل الأدوية التي لها تأثير مدمر على الفيروسات "غانسيكلوفير". هذا الدواء يمكن أن يؤخذ عن طريق الفم وتدار عن طريق الوريد. هذا الدواء له تأثير علاجي واضح يسمح لك بتحقيق نتيجة جيدة.
هذا الدواء يتراكم بشكل جيد في الخلايا. التوزيع في الجسم معتدل للغاية. المخدرات تخترق جيدا في مختلف الأعضاء الداخلية.
من المهم أن نلاحظ أن المحتوى داخل الخلايا أعلى عدة مرات من مجرى الدم المحيطي. تساعد هذه الميزة السريرية ليس فقط على تحقيق نتيجة جيدة ، ولكن أيضا للحد من خطر الآثار الجانبية غير المرغوب فيها.
يمكن أن يكون تراكم الأدوية في مجموعة متنوعة من المواد البيولوجية ، بما في ذلك الخمور. الغالبية العظمى من المستقلبات المخدرات تفرز عن طريق الكلى. يبلغ متوسط عمر النصف في هذه الحالة 3.0-3.5 ساعة ، وإذا كان الطفل يعاني من أمراض مزمنة في الكلى أو المسالك البولية ، فيمكن أن يتراكم الدواء في الجسم لفترة أطول.
"فوسكارنت" - عقار آخر يستخدم لعلاج هذه العدوى. يتم تقديم هذه الأداة عن طريق الحقن فقط. تفرز أيضا المستقلبات من هذا الدواء من خلال الكلى. أخذ هذا الدواء قد يسهم في تطوير آثار جانبية ضارة. وتشمل هذه انخفاض واضح في المناعة ، وضعف وظيفة إفراز الكبد والكلى.
عند استخدام هذه الأدوية ، تم إجراء مراقبة مخبرية لفحوصات الدم عدة مرات في الأسبوع.
إذا انخفض محتوى الصفائح الدموية والعدلات في الدم المحيطي ، على خلفية الدواء عند الطفل ، فإن استخدام هذه المواد الكيميائية يتوقف تمامًا. يبقى اختيار مزيد من العلاج في هذه الحالة للطبيب المعالج.
من خلال آلية عملها الأساسية ، هذه الأدوية هي تثبيط الخلايا. في هذه الحالة ، يلزم تعيين عوامل تحفيز المناعة ، مما سيتيح الحفاظ على المناعة المفقودة وتجديدها. مخطط العلاج بالعقاقير معقد جدا و يتطلب مراقبة إلزامية من قبل الأطباء.
لا تستخدم هذه الأدوية بنفسك! خطر الآثار الجانبية الضارة عالية ، والتي يمكن أن تؤثر على وتيرة حدوث تشوهات في عمل الأعضاء الداخلية.
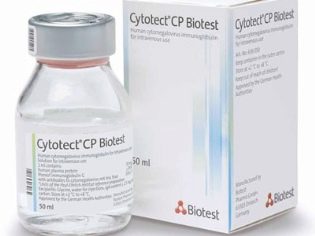
"Tsitotekt" - هذا هو دواء يستخدم في حالات نقص المناعة. في تكوينها ، تحتوي هذه الأداة على الغلوبولين المناعي للفيروس المضخم للخلايا. يتم تنفيذ وصفة طبية لهذا المنتج الطبي من قبل الطبيب المعالج مع إنشاء إلزامي للجرعة المطلوبة. في كثير من الأحيان ، يصاحب تناول الدواء ظهور العديد من الآثار الجانبية المختلفة. أكثر هذه الأعراض شيوعًا تشمل الصداع والدوار والغثيان والحنان في البطن والتعرق الشديد.
في بعض الحالات ، تحدث مقاومة المخدرات. وكقاعدة عامة ، تحدث هذه الحالة مع فترة طويلة من المرض.
للقضاء على مقاومة المخدرات يتطلب الاختيار الصحيح للعلاج معين. تتطلب الدورة الطويلة من المرض وصفة طبية إلزامية لدعم العلاج المناعي. يوصف هذا العلاج المحدد من قبل طبيب المناعة الطفل.
للحصول على معلومات حول كيفية التغلب على الفيروس المضخم للخلايا ، راجع الفيديو التالي.