مرض كاواساكي عند الأطفال
الأمراض التي تحدث فيها التغيرات الالتهابية في الأوعية الدموية وتتطور التهاب الأوعية الدموية النزفيةكثير جدا لديهم مسار شديد نوعا ما ويتم تشخيص في وقت متأخر نوعا ما.
أسباب
لأول مرة تم إنشاء هذه المتلازمة في اليابان في 60s من القرن العشرين. أعطى اسم المرض من قبل الطبيب الياباني كاواساكي. لاحظ وعالج الأطفال الذين عانوا من نفس الأعراض لفترة طويلة. في هذا الوقت ، لم يتم بعد تحديد اسم هذا المرض.
بعد تقديم نتائج بحثه في مؤتمر طبي علمي ، اكتسب المرض اسمه الخاص - مرض كاواساكي.
وفقا للإحصاءات ، هذا المرض يصيب الأولاد أكثر. إنهم مرضى في الغالب من 1.5 إلى 2 مرات أكثر من الفتيات.
ويلاحظ أيضا اختلافات السكان. سكان الدول الآسيوية ، وقوع عدة مرات أعلى مما كانت عليه في أوروبا. لم يجد العلماء بعد مبررا علميا لهذه الحقيقة.
تحدث نسبة الذروة في الطفولة المبكرة. عادة ، يتم تسجيل مرض كاواساكي في كثير من الأحيان في الأطفال الذين تقل أعمارهم عن 6-7 سنوات.
هناك أيضا حالات فردية للمرض وفي سن أكبر. في اليابان وأمريكا ، هناك دليل على اكتشاف هذا المرض في 25-30 سنة. في بعض الحالات ، يوجد المرض أيضًا عند الرضع والأطفال حديثي الولادة.
لم يكن من الممكن تحديد سبب واحد للمرض. حاليا ، هناك العديد من الدراسات العالمية المستمرة التي تهدف إلى تحديد مصدر المرض عند الأطفال.
يتفق معظم العلماء على أن سبب المرض هو فيروسات مختلفة. على الأرجح تشمل: فيروسات الهربس ، والفيروسات الرجعية و parvov ، و adeno-cytomegalovirus ، وأسباب أخرى.
يؤكد عدد من الدراسات أن الالتهابات البكتيرية المختلفة يمكن أن تؤدي إلى تطور مرض كاواساكي. لقد اكتشف العلماء أنه بعد الإصابة بالمكورات العقدية والمكورات العنقودية والمكورات السحائية ، يصاب الأطفال بهذا المرض عدة مرات أكثر.
في بعض البلدان ، كانت هناك حالات إصابة بمرض كاواساكي بعد تعرضه للعض من القراد.
تسهم البورليا أو الريكتسيا ، التي تدخل الدم أثناء العدوى التي تنقلها القراد ، في تطور العمليات الالتهابية في الأوعية الدموية. يمكن أن تسبب هذه الطفيليات تطور تفاعلات المناعة الذاتية عند الأطفال ، مما يؤدي إلى تطور التهاب الأوعية الدموية النزفية.
لهذا المرض يتميز الموسمية. يتم تسجيل أكبر عدد من حالات التفاقم من المرض في مارس-أبريل ، وكذلك في نهاية العام - ديسمبر. دفعت مثل هذه الموسمية الخبراء للاعتقاد بأن المرض معدي.
كيف تتطور؟
لتطوير المرض يتميز بتكوين عدد كبير من الخلايا اللمفاوية التائية. عادة ، تساعد هذه الخلايا المناعية على القضاء على مسببات الأمراض المختلفة من الجسم.
عندما تدخل الميكروبات ، يتم إطلاق سلسلة من المناعة القوية من التفاعلات. خلال هذه العملية ، يتم إنتاج عدد كبير من السيتوكينات المختلفة. هذه المواد لها تأثير التهابي.
مرة واحدة في الجدران الداخلية للأوعية الدموية ، السيتوكينات المسببة للالتهابات تسبب التهاب شديد فيها. مع تطور العملية الالتهابية ، تتضرر جميع طبقات الشرايين والأوردة في الطبقات.
نتيجة لهذا الضرر الذي يلحق بجدران الأوعية الدموية تبدأ في التقشير ورقيقة. في النهاية ، هذا يؤدي إلى ظهور تمديدات مرضية - تمدد الأوعية الدموية.
خطر هذه الأورام هو أنها هشة للغاية ويمكن أن تمزق بسهولة.أي انخفاض في ضغط الدم يمكن أن يسبب تمزق الأوعية الدموية ويؤدي إلى نزيف داخلي.
الأوعية التاجية هي الأكثر عرضة لهذا المرض. يتم إنشاؤها بواسطة الطبيعة لتزويد الدم لعضلة القلب. في حالة حدوث أي ضرر للأوعية التاجية ، قد تحدث وفاة أنسجة القلب - نخر ، مما يؤدي إلى نوبة قلبية.
بعد مرور بعض الوقت ، تبدأ الخلايا الليفية في اختراق جدران الأوعية الملتهبة. هذه الخلايا قادرة على تحفيز تكوين النسيج الضام في الجسم.
مع وجود كمية زائدة ، فإنها تساهم في تكوين أوعية كثيفة للغاية لا يمكن أن تضييق وتوسع بشكل كامل.
الأعراض
يتميز مرض كاواساكي بعدة أعراض محددة. يعتمد تشخيص المرض بشكل أساسي على اكتشاف هذه العلامات السريرية.
ظهور أعراض واحدة فقط ليس مهمًا من الناحية التشخيصية. لإثبات التشخيص سيتطلب الكشف عن 4 علامات على الأقل.
تشمل الأعراض الأكثر تحديدًا ما يلي:
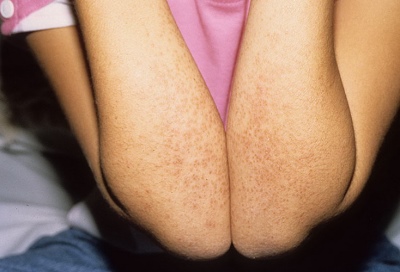
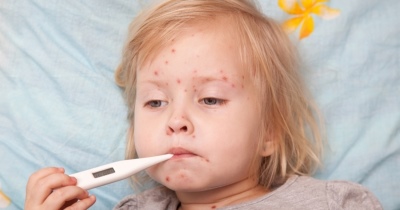
- ظهور عناصر فضفاضة على الجسم. تقريبًا الجسم بالكامل ، بما في ذلك الأطراف وحتى منطقة الفخذ ، مغطى بطفح جلدي. وهذا يذكر خارجيا متواضعا. يمكن أن تكون العناصر عديدة لدرجة أن يصبح الجلد لونًا أحمر متجانسًا. في بعض الحالات ، يظهر الطفح الجلدي على الساقين فقط.
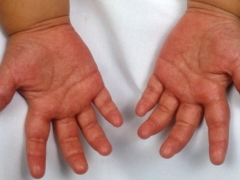
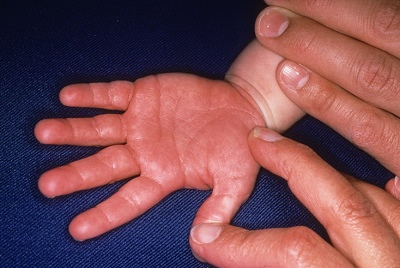
- احمرار النخيل والقدمين. تصبح قرمزية مشرقة. مع تقدم المرض ، يبدأ الجلد في التقشر والرفض. على الأظافر ، يمكنك رؤية العديد من الأخاديد والأخاديد.
- التغييرات في البلعوم والبلعوم. يصبح تجويف الفم أحمر فاتح أو حتى قرمزي. اللسان يمكن أن تشكل البثور والتهابات مختلفة. الشفاه هي تكسير. تظهر القشور على الحدود الحمراء للفم والأغشية المخاطية.
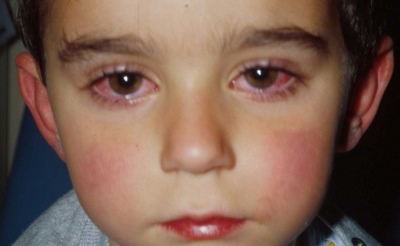
- تطور التهاب الملتحمة. تصبح الصلبة حقن. زيادة تمزيق و رهاب الضوء. عيون حمراء بقوة. في بعض الحالات ، هناك تورم في الجفون. في كثير من الأحيان ، يحاول الأطفال البقاء في غرف مضاءة بشكل خافت ، لأن هذا يجلب لهم تحسنا ملحوظا في رفاههم.
- تضخم الغدد الليمفاوية العنقية. تصبح مضغوطة ، ملحومة على الجلد. عادةً ما تزداد الغدد الليمفاوية من 1.5 إلى 2. في الحالات الشديدة ، يمكن رؤيتها حتى من الجانب.
يحدث مجرى المرض بالكامل في تطوره عدة مراحل متعاقبة:
- الحمى الحادة. يتطور عادة في أول 7-10 أيام بعد ظهور المرض. يرافقه ظهور ارتفاع في درجة الحرارة - أكثر من 39-40 درجة. من الصعب تقليله ، على الرغم من استخدام خافضات الحرارة. يظهر التهاب الملتحمة في نهاية هذه الفترة ، وكذلك تغييرات محددة في تجويف الفم وعلى الجلد.
- الفترة الحرجة. يستمر حوالي 6 أسابيع. يتميز بتطبيع درجة حرارة الجسم وظهور تمدد الأوعية الدموية الأولى في الأوعية الدموية. يرافقه مظاهر الجلد المستمرة. إذا ارتفعت درجة حرارة الجسم بشكل حاد خلال هذه الفترة ، فقد يكون ذلك نذيرًا غير سارة للغاية لانتكاسة جديدة للمرض.
- فترة الانتعاش. تمر تدريجيا جميع الأعراض السلبية. أحدث التغييرات المرئية هي فقط المشارب العرضية على الأظافر. تمدد تمدد الأوعية الدموية الناشئة في الأوعية الدموية. يحدث هذا فقط مع علاج مضاد للفيروسات في الوقت المناسب.
- إذا تم اكتشاف المرض متأخراً بعض الشيء ، مما أدى إلى تطور المضاعفات لدى الطفل ، فإن الحديث يدور حول انتقال المرض إلى الشكل المزمن. ويرافقه تطور الآثار السلبية طويلة الأجل. هؤلاء الأطفال يحتاجون إلى مراقبة مستمرة من قبل أخصائي الأمراض المعدية وطبيب القلب.
التشخيص
بما أن المضاعفات التي تهدد الحياة يمكن أن تحدث في مرض كاواساكي ، فقد خلص الأطباء إلى أن التشخيص كان أبسط وأسرع.
كان مخرج الوضع هو التصنيف الأمريكي ، والذي يجعل من الممكن الاشتباه في المرض في مرحلة مبكرة. للقيام بذلك ، لا تحتاج إلى اختبارات وتحليلات خاصة.
يعتبر وجود أربعة من الأعراض السريرية الخمسة للمرض على خلفية الحمى ، والتي لوحظت لمدة 5 أيام ، بمثابة الأساس لإقامة تشخيص افتراضي لهذا المرض. تتيح لك هذه الطريقة السريعة إثبات التشخيص خلال الأيام الأولى منذ ظهور المرض وظهور الحمى.
طرق التشخيص المختبرية والفعالة هي في هذه الحالة مساعدة. في الأساس ، هناك حاجة إليها للكشف عن المضاعفات الخطيرة في الوقت المناسب.
من أجل تأكيد تشخيص مرض كاواساكي وتحديد المضاعفات ، يصف الأطباء:
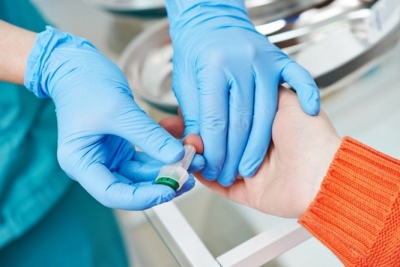
- فحص الدم العام. تشير الزيادة المتعددة في ESR إلى وجود التهاب المناعة الذاتية. قد تشير التغييرات في صيغة الكريات البيض إلى وجود عدوى فيروسية أو بكتيرية في الجسم.
- البحوث الكيميائية الحيوية. زيادة البروتين سي التفاعلي يشير إلى تطور التهاب المناعة الجهازية. في كامل فترة المرض الحادة ، يتجاوز هذا المؤشر بشكل كبير القاعدة. كما يزيد من مستوى alpha1 - انتيتريبسين.
- ضربات القلب. يتم تنفيذه عدة مرات: في وقت التشخيص الأول ، بعد 14 يومًا من ظهور المرض وبعد شهرين. يسمح هذا التسلسل للأطباء بعدم تفويت بداية تطور مضاعفات المرض.
- ECG. يكشف عن اضطرابات إيقاع القلب الخفية. في مرض كاواساكي ، قد يتطور عدم انتظام ضربات القلب أو عدم انتظام دقات القلب. من السهل جدًا اكتشاف هذه التغييرات باستخدام ECG. بالنسبة للأطفال الذين أصيبوا بهذا المرض ، يتم فحص القلب بانتظام.
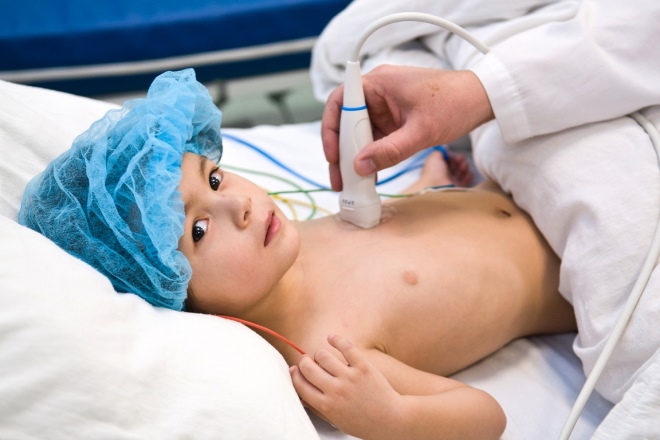
- التصوير الشعاعي للصدر. يعطي وصفًا للتركيب التشريحي للقلب والأوعية الكبيرة. يسمح لك بتحديد تمدد الأوعية الدموية التي نشأت في الأوعية الدموية الكبيرة. تستخدم هذه الطريقة أيضًا للكشف عن الآثار المخفية والطويلة الأجل للمرض.
المضاعفات المحتملة
عادة ما يتميز المرض بتكهن جيد للغاية. معظم الأطفال المرضى يتعافون تماما.
تحدث الآثار الضارة للمرض فقط في الأطفال أو الأطفال الضعفاء للغاية الذين يعانون من نقص المناعة الشديد.
وتشمل أكثر الآثار الضارة لهذا المرض تطور تمدد الأوعية الدموية في الأوعية الدموية الكبيرة ، واحتشاء عضلة القلب ، وظهور عدم انتظام ضربات القلب المختلفة.
عادة ، يتم تسجيل هذه الآثار الضارة بعد عدة سنوات من المرض. للتخلص منها ، يلزم استشارة طبيب أمراض القلب وتعيين علاج معقد ، والذي يتحول في بعض الحالات إلى مدى الحياة.
علاج
للقضاء على التهاب المناعة الذاتية ، يتم إعطاء الغلوبولين المناعي الوريدي. هذا الدواء يقلل من تكوين تمدد الأوعية الدموية. مع العناية المركزة ، تعود درجة حرارة الجسم إلى وضعها الطبيعي. كما يتم تقليل حجم العقد اللمفاوية الملتهبة.
من دون استخدام الغلوبولين المناعي ، غالبًا ما يتضح أنه غير فعال.
استخدام حمض الصفصاف هو أيضا خطوة مهمة في علاج المرض. الأسبرين يساعد على القضاء على زيادة الميل إلى جلطات الدم التي تحدث أثناء المرض.
يساعد استخدام هذا الدواء على تقليل خطر احتشاء عضلة القلب عدة مرات. كما تم العثور على فعالية استخدام حمض الصفصاف في القضاء على تمدد الأوعية الدموية الصغيرة الناتجة عن مرض كاواساكي.
أكدت بعض الدراسات العلمية إمكانية استخدام الجلوكورتيكوستيرويدات الهرمونية. يقول العلماء إن هذه الأموال ستساعد في تقليل مظاهر الالتهابات الجهازية وتحسين تدفق الدم إلى عضلة القلب.
توقعات
أكثر من 90 ٪ من مرضى كاواساكي يتعافون.المرض يتوقف تماما بعد بضعة أشهر.
1 ٪ فقط من المرضى يعانون من مضاعفات خطيرة لا تتوافق مع الحياة. وكقاعدة عامة ، يصاحبهم أقوى نخر في عضلة القلب وتطور نوبة قلبية.
في بعض الحالات ، تمزق تمدد الأوعية الدموية لسفينة كبيرة. يمكن أن يكون الفشل في توفير الرعاية الطبية الطارئة في الوقت المناسب قاتلاً.
أكثر فترة غير مواتية في تطور المرض ، ينظر الأطباء في الأسابيع 2-3 الأولى من بداية ارتفاع درجة الحرارة. يحتاج الطفل خلال هذه الفترة إلى الإشراف والمراقبة الطبية الأكثر شمولاً.
يمكنك مشاهدة مقطع فيديو أدناه عن متلازمة كاواساكي عند الأطفال.