أعراض وعلاج النكاف عند الأطفال
يشير النكاف إلى فئة أمراض الطفولة التي يحتاج الطفل بالضرورة إلى المساعدة فيها. وهذه النقطة ليست أن المرض نفسه خطير. التهديد الأكبر هو تعقيداته. كيف ولماذا تتطور النكاف وماذا تفعل في نفس الوقت ، سنقول في هذه المادة.
ما هذا؟
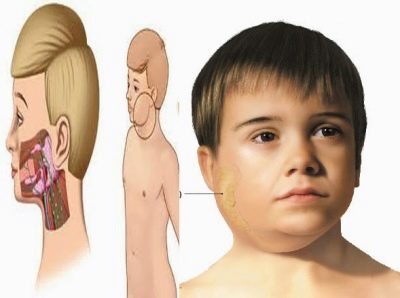
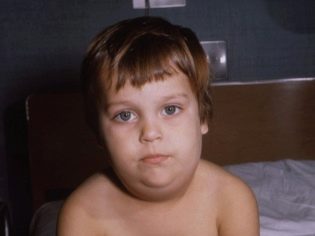
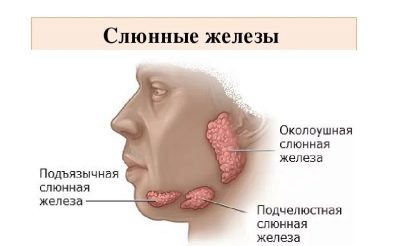
النكاف تسمى شعبيا ببساطة - خنزير. حتى في وقت سابق ، كان يسمى هذا المرض ، الذي كان معروفا منذ زمن سحيق ، الفم الترابية. كلا الاسمين يعكسان تمامًا الصورة السريرية لما يحدث. في الوقت نفسه ، تتأثر الغدد اللعابية في الأذن بمرض معدي حاد. نتيجة لذلك ، يتم تجسيد شكل بيضاوي للوجه ، ويصبح دائريًا ، كما في الخنازير.
هذا المرض يسبب نوعًا خاصًا من الفيروس ، والالتهاب ليس ذا طبيعة قيحية.
في بعض الأحيان ، لا يمتد هذا المرض إلى منطقة الغدد اللعابية خلف الأذنين فحسب ، بل يمتد أيضًا إلى الغدد الجنسية ، وكذلك الأعضاء الأخرى التي تتكون من أنسجة غدية ، مثل البنكرياس. كما يتأثر الجهاز العصبي.
لا يصاب المواليد الجدد الذين يعانون من النكاف ، لأن المرض لا يحدث عند الأطفال. العدوى عرضة للأطفال من 3 سنوات. الحد الأقصى لعمر الفئة المعرضة للخطر هو 15 عامًا. هذا لا يعني أن الشخص البالغ لا يمكن أن يصاب بالنكاف من طفل. ربما ، ولكن هذا الاحتمال صغير.
منذ بضعة عقود ، وحتى الآن (بالذاكرة القديمة) ، تخشى العديد من أمهات الأولاد هذا المرض ، لأن التهاب الغدة النكفية ، إذا كان يؤثر على الغدد التناسلية للطفل ، يمكن أن يؤدي إلى العقم. مثل هذه النتيجة منذ نصف قرن كانت شائعة جدًا. الآن ، بسبب التطعيم العام ، حالات النكاف هي أقل شيوعا، وأصبح مسار المرض أسهل إلى حد ما.
يعاني الأولاد من النكاف عدة مرات أكثر من الفتيات. بمجرد نقلها ، تطور النكاف مناعة مدى الحياة لدى الطفل. ومع ذلك ، هناك حالات إعادة العدوى إذا ، لسبب ما ، لم تتشكل المناعة الدائمة لأول مرة. وبين "العائدين" ، فإن الأولاد هم الغالب.
سابقا ، كان يسمى مرض التهاب الغدة النكفية الوبائي. يتم الاحتفاظ بهذا الاسم في الكتب المرجعية الطبية اليوم ، لكن لا يمكن اعتباره موثوقًا تمامًا. هذه الجدارة مرة أخرى التطعيم. لم تحدث أوبئة هذا المرض منذ عدة عقود ، وبالتالي يتم استبدال "الوباء" الصفي بالتدريج. عندما يتم العثور على خنزير صغير في الطفل ، يكتب الطبيب الآن كلمة واحدة في السجل الطبي - التهاب الغدة النكفية.
حول الممرض
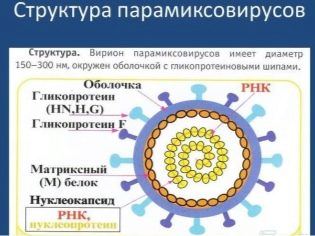
ينتمي الفيروس الذي يسبب هذا المرض غير السار إلى جنس فيروسات rubulv ، وعلى هذا الأساس فهو أقرب فيروس "أصلي" لمرض parainfluenza 2 و 4 لدى البشر والعديد من أنواع parainfluenza في القردة والخنازير. من الصعب إلى حد ما وصف فيروسات البارامكسوف بأنه قوي ومستقر ، لأنه على الرغم من كل ماكر ، فإنه ينهار بسرعة في البيئة الخارجية. يموت ، مثل معظم "أقاربه" ، عند تسخينه ، عندما يتعرض لأشعة الشمس والأشعة فوق البنفسجية الاصطناعية ، ويخاف من ملامسة الفورمالين والمذيبات.
ولكن في البرد ، يشعر فيروس النكاف بأنه عظيم.
يمكن حتى تخزينها في البيئة في درجات حرارة تصل إلى ناقص 70 درجة مئوية.
هذه الخاصية المميزة هي التي تسبب الموسمية للمرض - وغالبًا ما تصاب النكاف بالمرض في فصل الشتاء. ينتقل الفيروس عن طريق القطرات المحمولة جواً ، وتشير بعض المصادر الطبية إلى إمكانية الإصابة بالعدوى عن طريق الاتصال.
فترة الحضانة من لحظة الإصابة وحتى استمرار الأعراض الأولى 9-11 إلى 21-23 يوما. في معظم الأحيان - أسبوعين. خلال هذا الوقت ، يتمكن فيروس paramyxovirus من "الارتياح" من الأغشية المخاطية للتجويف الفموي ، ويتسلل الدم ، ويتسبب في "الالتصاق" بخلايا الدم الحمراء والوصول إلى الغدد ، لأن الأنسجة الغدية هي البيئة المفضلة والأكثر ملائمة لتكرارها.
الأعراض
في المرحلة الأولية بعد الإصابة ، لا يظهر المرض نفسه ، لأن الفيروس ، العامل المسبب للمرض يستغرق وقتًا للتسلل والبدء في العمل داخل جسم الطفل. قبل يوم أو يومين من ظهور العلامات الأولى المشرقة للنكاف ، قد يعاني الطفل من إزعاج بسيط - صداع ، شعور بالتعب بدون سبب ، ألم عضلي خفيف ، قشعريرة ، ومشاكل في الشهية.
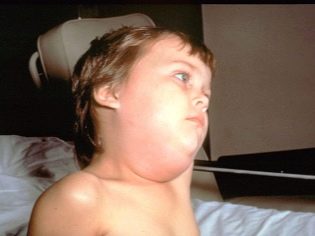
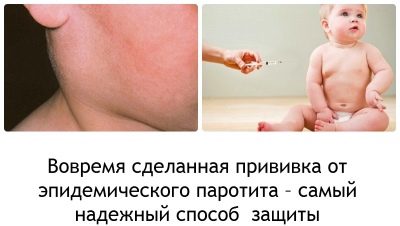
بمجرد دخول الفيروس إلى الغدد اللعابية ، تظهر الأعراض الأولى في غضون ساعات قليلة. أولاً ، ترتفع الحرارة ويبدأ التسمم الحاد. في يوم واحد تقريبًا ، يزداد حجم غدد الأذن (بشكل متماثل على أحد الجانبين أو كلاهما). يصاحب هذه العملية جفاف الفم أو الألم عند محاولة المضغ أو التحدث.
غالبًا ما يبدأ الأطفال ، وخاصة الصغار الذين لا يفهمون بالضبط أين يؤلم ، في الشكوى من "الأذن المؤلمة". الألم يشع حقا في الأذنين ، وبالتالي فإن الأطفال ليسوا بعيدين عن الحقيقة. على عكس الألم ، يمكن أن يكون الطنين واضحًا تمامًا. يرتبط بالضغط الخارجي للغدد الوذمة على أجهزة السمع.
نادراً ما تنمو الغدد اللعابية في نفس الوقت.
عادة ما تصبح واحدة ذمي قبل ساعات قليلة من الآخر. وجه الطفل يبدو مستديرًا وغير طبيعي. أكثر من ذلك ، يتم تقريبه إذا كانت الغدد تحت اللسان وتحت الفك السفلي ملتهبة خلف اللوحات.
إلى لمسة ، الانتفاخ فضفاضة ، خففت ، هشة. لا يتغير لون جلد الطفل. في هذه الحالة "المتضخمة" إلى حد ما ، يمكن للطفل البقاء من 7 إلى 10 أيام. ثم المرض آخذ في الانخفاض.
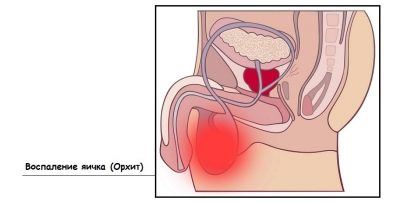
بعد أسبوعين بعد ذلك ، يمكن أن تبدأ "الموجة الثانية" ، والتي يقدرها الأطباء على أنها مضاعفات النكاف. إنه يؤثر على الخصيتين عند الأولاد والمبيض عند الفتيات بطريقة مماثلة. غالبًا ما يتم أخذ "الضربة" على الجهاز التناسلي بواسطة الأولاد. حالات هزيمة الغدد التناسلية في الجنس العادل هي الاستثناء وليس القاعدة.
نادرا ما يمكن أن يصل الفيروس إلى غدة البروستاتا عند الأولاد والغدة الثديية عند الفتيات. ويأتي المجيء الثاني من النكاف ، مثل الأول ، مع ارتفاع في درجة الحرارة وتدهور في الحالة العامة. زيادة الخصيتين المتضررة في الحجم. لا يمكن تحديد آفات المبيض بصريًا ، لكن التشخيص بالموجات فوق الصوتية سيأتي إلى مكانه. أيضا ، قد تبدأ الفتاة في الشكوى من ألم في أسفل البطن على اليمين أو اليسار ، وكذلك من كلا الجانبين في نفس الوقت. الحالة تستمر لمدة تصل إلى 7-8 أيام.
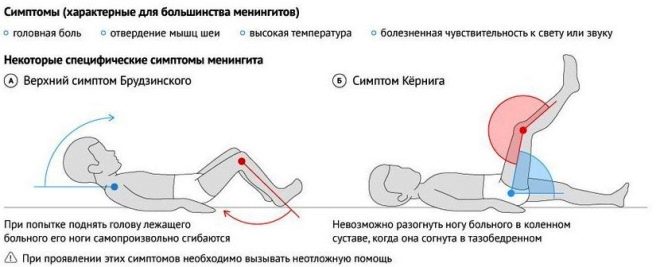
من جانب الجهاز العصبي خلال "الموجة الثانية" قد تحدث أيضًا أعراض تشير إلى مضاعفات النكاف. غالبا ما يحدث المصلية التهاب السحايا. يمكن توقع حدوث شيء كهذا للطفل من خلال رفع درجة الحرارة إلى 40.0 درجة فما فوق ، وكذلك عن طريق التقيؤ المؤلم المتكرر. لا يمكن للطفل أن يصل إلى ذقنه إلى القص ، ولا يكاد يستطيع تحمل مهمة بسيطة - ثني الركبتين وثنيهما. إذا كان الطفل أثناء عودة المرض ، بدأ يشكو من ألم في البطن ، في الظهر على خلفية الحرارة ، الأمر يستحق التحقيق في حالة البنكرياس - ربما ضربها الفيروس.
تصل درجة الحرارة عند التهاب الغدة النخامية إلى الحد الأقصى عادة بعد يومين من ظهور المرض وتستمر لمدة تصل إلى أسبوع.
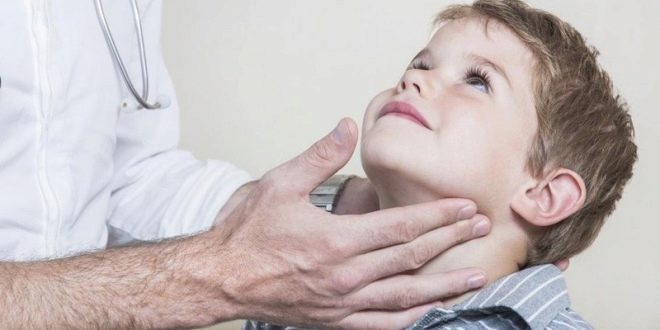
من الأفضل تحديد وجع الغدد اللعابية عند نقطتين - أمام شحمة الأذن وخلفها. هذه هي العلامات الكلاسيكية للنكاف ، ولكن من الناحية العملية ، يمكن أن يكون كل شيء متنوعًا للغاية ، لأن النكاف له درجات مختلفة وأنواع مختلفة وبالتالي أعراض مختلفة.
تصنيف
النكاف الوبائي ، أو كما يطلق عليه ، النكاف الفيروسية ، التي تتأثر الغدد بالفيروس ، تسمى محددة. هو الأكثر شيوعا ، يحدث دائما تقريبا مع أعراض مشرقة مميزة. النكاف غير محدد هو أعراض أو مع أعراض خفيفة. في بعض الأحيان ، يصعب هذا التشخيص ، خاصةً إذا كانت الأعراض الأولى غير محددة ، فإن "الموجة الثانية" من هجوم الفيروس في هذه الحالة يُنظر إليها بشكل غير متوقع ، وهي محفوفة بالمضاعفات.
النكاف معدي ، فهو يسببه فيروس دائمًا. خطر غير معدي للآخرين ليس كذلك. هزيمة الغدد اللعابية مع النكفية المبتذلة قد يكون سببها صدمة الغدد النكفية ، انخفاض حرارة الجسم. يسمى التهاب الغدة النكفية هذا أيضًا بأنه غير وبائي.
يمكن أن يتدفق التهاب الغدة النخامية بثلاثة أشكال:
- خفيف (الأعراض غير واضحة أو خفيفة - درجة الحرارة من 37.0 إلى 37.7 درجة دون تسمم واضح) ؛
- متوسطة (الأعراض معتدلة - درجة الحرارة تصل إلى 39.8 درجة ، وتضخم الغدد بشكل كبير) ؛
- شديدة (تظهر الأعراض وحالة الطفل حادة - درجات حرارة أعلى من 40.0 درجة مع وجود طويل الأمد ، والتسمم الحاد ، وانخفاض ضغط الدم ، وفقدان الشهية).
النكاف عادة حاد. ولكن في بعض الحالات ، هناك أيضًا آلام مزمنة ، مما يجعلها تشعر من وقت لآخر بالتهاب في الغدد اللعابية في الأذن. يشير التهاب الغدة النكفية المزمن عادة إلى غير معدي. يحدث (التهاب الغدة النكفية) على خلفية هزيمة الغدد اللعابية فقط. المرض المعقد هو مرض تتأثر فيه الغدد الأخرى ، وكذلك الجهاز العصبي للطفل.
أسباب
عند مواجهته مع فيروس القاتل ، لا يبدأ كل طفل المرض. السبب الرئيسي الذي يؤثر على ما إذا كان الطفل يعاني من النكاف أم لا هو حالته المناعية.
إذا لم يتم تحصينه ضد التهاب الغدة النكفية ، فإن احتمال الإصابة يزيد عشرة أضعاف.
بعد التطعيم ، يمكن أن يمرض الطفل أيضًا ، ولكن في هذه الحالة سيكون النكاف أسهل كثيرًا له ، واحتمال حدوث مضاعفات شديدة سيكون ضئيلًا. بالأرقام ، يبدو كما يلي:
- بين الأطفال الذين رفض آباؤهم التطعيم ، فإن معدل الإصابة عند أول اتصال بفيروس البارامكس هو 97-98 ٪.
- تتطور مضاعفات النكاف في 60-70 ٪ من الأطفال غير المطعمين. كل صبي ثالث بعد التهاب الغدد التناسلية لا يزال غير مثمر. في 10٪ من الأطفال غير المطعمين ، يتطور الصمم نتيجة النكاف.
يعتمد الكثير على الموسمية ، لأنه في نهاية فصل الشتاء وبداية الربيع عند الأطفال ، كقاعدة عامة ، تزداد حالة المناعة سوءًا ، في هذا الوقت وتمثل أكبر عدد من العوامل المحددة للنكاف. في خطر هم الأطفال الذين:
- غالبا ما يعانون من نزلات البرد والتهابات فيروسية ؛
- أكملت مؤخرا دورة طويلة من العلاج بالمضادات الحيوية.
- تلقى مؤخرا العلاج الهرموني.
- لديهم أمراض مزمنة مثل السكري ، على سبيل المثال ؛
- ليست كافية وسوء التغذية ، فهي تعاني من نقص في الفيتامينات والعناصر النزرة.
يلعب النظام الوبائي دورًا مهمًا في إصابة الطفل بالتهاب الغدة النكفية. إذا حضر طفل في رياض الأطفال أو كان يرتاد المدرسة ، فستكون فرص الإصابة أعلى بشكل طبيعي. تكمن الصعوبة الرئيسية في حقيقة أن الطفل المصاب يصبح معديا حتى قبل ظهور الأعراض الأولى ببضعة أيام. لا هو ووالديه على علم بالمرض ، والأطفال المصابين بالفعل مصابون بالفعل خلال الألعاب والدراسات المشتركة. ول بحلول وقت ظهور العلامات الأولى ، قد يصاب بضع عشرات من الأشخاص.
خطر
أثناء المرض ، يكون التهاب الغدة النكفية خطيرًا بسبب المضاعفات مثل نوبات الحمى ، والتي يمكن أن تتطور بسبب ارتفاع درجة الحرارة والجفاف ، خاصة عند الأطفال الصغار. في المراحل اللاحقة ، يكمن خطر النكاف في الضرر المحتمل للغدد الأخرى من الجسم.
أخطر آفات الغدد التناسلية والجهاز العصبي.
بعد التهاب الخصية (التهاب الخصيتين عند الأولاد) ، والذي يمر بعد 7-10 أيام ، يمكن أن يحدث ضمور كامل أو جزئي في الخصيتين ، مما يؤدي إلى تدهور في نوعية الحيوانات المنوية وعقم الرجل اللاحق. من المرجح أن يصاب الأولاد المراهقون بالتهاب البروستاتا ، لأن الفيروس يمكن أن يؤثر على غدة البروستاتا. عند الأطفال الصغار ، لا يتطور التهاب البروستاتا.
تكون العواقب المترتبة على الفتيات أقل تواتراً ، لأن فيروس البارامكس يصيب المبايض بشكل أقل تواتراً. ويقدر احتمال العقم عند الأولاد بعد معاناة النكاف ، وفقا لمصادر مختلفة ، في 10-30 ٪. الفتيات اللاتي أصبن بالنكاف يمكن أن ينجبن 97٪ من الحالات فقط 3 ٪ من الجنس العادل الذين عانوا من التهاب الغدد التناسلية ، يفقدون وظائفهم الإنجابية.
تشمل المضاعفات الخطيرة لالتهاب الغدة النكفية آفات الجهاز العصبي المركزي - التهاب السحايا والتهاب السحايا والدماغ. التهاب السحايا شائع عند الأولاد ثلاث مرات أكثر من البنات. في بعض الأحيان تنتهي آفات الجهاز العصبي بحقيقة أن بعض مجموعات الأعصاب تفقد وظائفها ، لذلك يتطور الصمم (في 1-5 ٪ من حالات النكاف) ، وفقدان البصر والعمى (1-3 ٪ من حالات النكاف). مع هزيمة البنكرياس غالبا ما يتطور مرض السكري. يعاني البنكرياس من حوالي 65٪ من حالات النكاف المعقد. يتطور مرض السكري في 2-5 ٪ من الأطفال.
بعد التهاب الغدة النكفية ، قد تصبح التهاب المفاصل (التهاب المفاصل) ، وهذه المضاعفات تحدث في حوالي 3-5 ٪ من الأطفال ، وفي الفتيات - في كثير من الأحيان أكثر من الأولاد. إن تشخيص التهاب المفاصل هذا مواتٍ للغاية ، لأن الالتهاب يمتد تدريجياً بعد 2-3 أشهر من الشفاء من النكاف.
بالإضافة إلى ذلك ، حول خطورة النكاف ، راجع الفيديو التالي.
التشخيص
النكاف النموذجي لا يسبب صعوبات في التشخيص ، والطبيب بالفعل من أول نظرة على المريض الصغير ، يعرف ما الذي يتعامل معه. الأمر الأكثر تعقيدًا هو حالة التهاب الغدة النكفية غير التقليدي - عندما تكون درجة الحرارة قليلة أو معدومة ، عندما لا تتضخم الغدد اللعابية في الأذن. في هذه الحالة ، سيتمكن الطبيب من التعرف على النكاف فقط على أساس الفحوصات المخبرية.
علاوة على ذلك ، لا يمكن لفحص الدم السريري أن يخبرنا بالسبب الحقيقي لتدهور صحة الطفل.
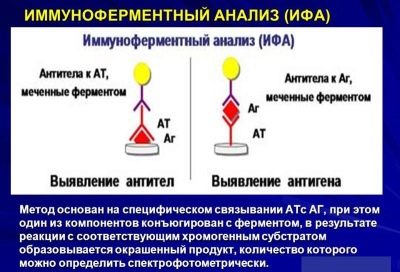
يتم إعطاء الصورة الأكثر اكتمالا من خلال طريقة ELISA ، حيث يتم تحديد الأجسام المضادة التي ينتجها جسم الطفل ضد فيروس البارامكس الذي اخترق الجسم. سيكون من الممكن العثور عليهم حتى لو أصاب الفيروس البنكرياس فقط أو الغدد الجنسية فقط ، ولا توجد أعراض واضحة.
في المرحلة الحادة من المرض ، سيتم العثور على أجسام مضادة لـ IgM ، وعندما يتم استردادها ، يتم استبدالها بأجسام مضادة أخرى - يتم تحديد IgG ، الذي يبقى مع الطفل مدى الحياة ، خلال كل تحليل ويشير إلى أن الطفل قد عانى من النكاف وهو محصن ضد المرض. من الممكن تحديد وجود فيروس ليس فقط في الدم ، ولكن أيضًا في غسلات البلعوم ، وكذلك سر الغدة اللعابية النكفية. تم الكشف عن جزيئات الفيروس في السائل النخاعي وفي البول.
لأن الفيروس يحتوي على مادة يمكن أن تسبب حساسية، يمكن للطفل عقد اختبار الحساسية تحت الجلد. إذا كان فيروس القيلة الدودية منتشرًا في جسمه ، فستكون العينة إيجابية بعد سلبية.لكن في الأيام الأولى لبداية المرض ، أظهرت العينة نتيجة إيجابية ، فهذا يشير إلى أن الطفل قد عانى بالفعل من النكاف ، وهناك الآن مرض ثانوي.
ليست هناك حاجة إلى تشخيص إضافي ، حتى يتم حل أشكال كامنة من المرض والحالات التشخيصية المشكوك فيها والكشف عنها نتيجة لفحص الدم أو طرد البلعوم الأنفي. لإجراء تشخيص دقيق ، سيكتشف الطبيب بالتأكيد المدرسة التي يذهب إليها الطفل ، وإلى أي روضة أطفال يحضرها ، من أجل سؤال السلطات التي تمارس الرقابة الصحية عما إذا كانت هناك أي حالات تفش حديثة للنكاف في هذه المؤسسات.
إذا عثرت ELISA على أجسام مضادة للفيروس في المرحلة النشطة في دم الطفل ، فسيكون من الضروري إبلاغ Rospotrebnadzor بهذا وإلى رياض الأطفال أو المدرسة نفسها.
علاج
يمكن علاج التهاب الغدة النكفية في المنزل. صحيح ، بشرط أن يكون لدى الطفل شكل خفيف أو معتدل من المرض ، إلا أن غدد الأذن تتضخم ، ولا يوجد ارتفاع في درجة الحرارة (أعلى من 40.0 درجة) والتسمم المنهك. طفل مصاب بالنكاف الحاد وعلامات اضطرابات في الجهاز العصبي المركزي (التهاب السحايا والتهاب السحايا والدماغ) مع غدد جنسية موسعة وملتهبة ، يتم إدخاله في المستشفى لتسمم حاد.
نظرًا لأن مثل هذه المضاعفات مثل التهاب الخصية (التهاب الغدد المنوية) هي الأكثر خطورة على الأولاد الأكبر سناً ، يُنصح جميع المراهقين من عمر 12 سنة الخضوع للعلاج داخل المستشفى تحت إشراف الأطباء. جميع الأولاد الآخرين بحاجة بالتأكيد الراحة في الفراش صارمة، لأن امتثالها يقلل من احتمال حدوث التهاب الخصية بمقدار 3-4 مرات.
المتطلبات العامة
يتم عرض الراحة في الفراش لجميع الأطفال ، بغض النظر عن الجنس. أضف له طعامًا خاصًا. بغض النظر عما إذا كان البنكرياس قد تأثر أم لا ، يجب إعطاء الطفل أطعمة دافئة وشبه سائلة ومبشورة والبطاطا المهروسة والحبوب السائلة. مع وجود التهاب قوي وزيادة في الغدد اللعابية المؤخرة ، من الصعب جدًا على الطفل مضغه ، وبالتالي ليس من الضروري إعطاء أي شيء يتطلب المضغ لتقليل الحمل الميكانيكي على الفك.
تعطى الأفضلية للبخار والمواد الغذائية المطهية ، هريس الفاكهة ، ومنتجات الألبان. يحظر جميع المقلية ، المدخنة ، المملحة والمخللة ، وكذلك العصائر والخضار النيئة ، الأطعمة الدهنية والمعجنات. بعد الأكل ، يجب أن تغرغ في الحلق والفم بمحلول ضعيف من furatsilina.
لا ينبغي أن يكون الطفل على اتصال مع الأطفال الأصحاء ، لأنه معدي طوال الفترة الحادة بأكملها. لن يكون قادرًا على الذهاب للمشي إلا بعد تصاريح الطبيب - عادة بعد 14 يومًا من ظهور المرض. الشرط المسبق للعودة إلى الروتين اليومي المعتاد والمشي هو عدم وجود درجة الحرارة والتسمم وعدم وجود مضاعفات.
الغدد اللعابية الملتهبة يمكن تسخينها بالحرارة الجافة. لهذا ، وسادة التدفئة الكهربائية ، وشاح من الصوف أو وشاح ، الملح المسخن مسبقًا مناسب.
ممنوع منعا باتا صنع كمادات الكحول والمرهم والضمادات والمستحضرات في الأماكن المتورمة. لا يمكنك استنشاق التهاب الغدة النكفية.
علاج المخدرات
بما أن التهاب الغدة النكفية مرض فيروسي ، فإنه لا يحتاج إلى علاج طبي خاص. هناك حاجة إلى الأدوية فقط للاستخدام أعراض. بالإضافة إلى النظام الغذائي ، الراحة في الفراش والحرارة الجافة ، يتم وصف الأدوية المضادة للحرارة إلى الغدد المصابة للطفل (عندما ترتفع درجة الحرارة عن 38.5 درجة). أكثر المنتجات المفضلة التي تحتوي على الباراسيتامول - "الباراسيتامول" ، "نوروفين" ، "بانادول". حسنا يساعد المخدرات غير الستيرويدية المضادة للالتهابات "ايبوبروفين".
إذا كان من الصعب تصحيح درجة الحرارة ، فالأدوية لا تدوم طويلاً وتزداد الحرارة مرة أخرى ، يمكنك دمج الباراسيتامول مع الإيبوبروفين ، مع إعطائه واحداً تلو الآخر. أول دواء ، وبعد بضع ساعات - آخر. إعطاء الطفل درجة حرارة "الاسيبيرين" أمر مستحيل. حمض الصفصاف يمكن أن يسبب متلازمة راي المهددة للحياة عند الأطفال ، والتي تصيب الكبد والدماغ. لإزالة الانتفاخ مع التهاب الغدة النكفية ، يمكنك استخدام مضادات الهستامين ، بالطبع ، بإذن من طبيبك. "Suprastin" ، "tavegil», «وراتادين» في الجرعة العمرية سوف تساعد في تخفيف حالة الطفل ، لأنها تقضي على الحساسية الناجمة عن الفيروس.
أثناء العلاج ، سيحتاج الطفل بالتأكيد إلى توفير نظام شرب وفير. لا ينبغي أن تكون درجة حرارة السائل عالية ، والأفضل هو امتصاص السائل ، والذي في درجة حرارةه يساوي درجة حرارة جسم الطفل. الأدوية المضادة للفيروسات في معظم الأحيان مع التهاب الغدة النكفية ليس لها أي تأثير ولا تؤثر على سرعة الشفاء بأي شكل من الأشكال. ويمكن قول الشيء نفسه عن الاستعدادات المثلية الشعبية مع تأثير مضاد للفيروسات المذكورة.
خطأ كبير في إعطاء الطفل النكاف بالمضادات الحيوية.
لا تؤثر الأدوية المضادة للميكروبات على الفيروس الذي تسبب في المرض ، ولكنها تقوض بشكل كبير الجهاز المناعي وبالتالي تزيد من احتمال حدوث مضاعفات بعشرة أضعاف.
لا يمكن استخدام الأدوية المضادة للفيروسات ، وخاصة عن طريق الوريد ، في أحد المستشفيات إلا لعلاج الأطفال الذين يعانون من النكاف الحاد وبدأت في مضاعفات الجهاز العصبي المركزي - مع التهاب السحايا أو التهاب السحايا. وسوف تكون هذه الانترفيرون المؤتلف والكريات البيض. قد توصف أدوية منشط الذهن («Pantogamum», «nootropil»). أنها تحسن تدفق الدم إلى الدماغ ، وبالتالي تقليل آثار الآفة.
مع هزيمة الغدد التناسلية عند الأطفال ، بالإضافة إلى أدوية خافضة للحرارة ومضادات الهيستامين ، يمكن وصف الحقن بالتنقيط في الوريد من الجلوكوز مع الإسكوربيك والدم ، وكذلك إعطاء هرمون الجلوكوكورتيكوستيرويد. «بريدنيزولون». الأولاد على الخصيتين يصنعون ضمادة خاصة تحافظ على كيس الصفن في حالة مرتفعة. لمدة 2-3 أيام ، يتم تطبيق المستحضرات الباردة (القائمة على الماء) على الخصيتين ، ومن ثم ستكون الحرارة الجافة (وشاح من الصوف ، أو الصوف القطني الجاف) مفيدة.
عندما يوصف التهاب البنكرياس المخدرات ، يخفف من تشنجات العضلات الملساء ، - "لا شبو" ، "بابافيرين". لتطبيع عمل الجسم ، تسمح بأدوية خاصة تحفز الإنزيم - "Contric" ، "Aniprol". من الصعب للغاية إعطاء معظم هذه الأدوية للطفل في المنزل ، فهي تتطلب إعطاءه عن طريق الوريد مع محلول الجلوكوز ، وبالتالي يوصى بمريض في المستشفى لطفل مريض يعاني من مضاعفات في شكل التهاب البنكرياس.
في الأيام الأولى ، يمكنك وضع البرد على البنكرياس ، وبعد يومين أو ثلاثة أيام ، يمكنك عمل كمادات الاحترار الجاف.
يجب أن لا تعطي طفلك الأدوية لتطبيع نشاط المعدة ، كما يفعل بعض الآباء بمبادرة منهم.
هذا يمكن أن تؤذي المريض الصغير فقط. يُظهر جميع الأطفال مجمعات فيتامين مناسبة للعمر ولا تحتوي على الفيتامينات الأساسية فحسب ، بل تحتوي أيضًا على معادن ، لأنه عند تناول مضادات الهيستامين ، يمكن أن يفقد الجسم الكالسيوم.
التدخل الجراحي
يجب على الجراحين التدخل في علاج النكاف فقط في حالات استثنائية. وهذا ينطبق على التهاب الغدد التناسلية لدى الأولاد والبنات ، وهو غير قابل للعلاج الطبي. الأولاد يصنعون جرثومة من الخصيتين ، يمكن للفتيات المصابات بالتهاب قوي في المبيض الخضوع للتدخل بالمنظار. عادة ما يكون هذا غير ضروري ، وهو مقياس لليأس أكثر من الممارسة الطبية الحالية لعلاج التهاب الغدة النكفية.
مراقبة المستوصف
يجب ملاحظة جميع الأطفال بعد التهاب الغدة النكفية في العيادة في مكان الإقامة خلال شهر واحد. الرجال الذين عانوا من مضاعفات من الجهاز العصبي المركزي ، لمدة 2 سنوات هم في المستوصف مع طبيب أعصاب وأخصائي الأمراض المعدية.ويلاحظ الأطفال بعد هزيمة الغدد التناسلية في المسالك البولية وأخصائي الغدد الصماء على الأقل 2-3 سنوات. بعد التهاب البنكرياس لدى الطفل ، يجب على أخصائي الجهاز الهضمي مراقبة ما لا يقل عن عام.
تلقيح
لا يعتبر النكاف مرضًا قاتلًا ، فمعدل الوفيات منخفض للغاية. لكن المضاعفات والآثار طويلة الأجل للنكاف خطيرة للغاية ، لذلك يتم تحصين الأطفال ضد النكاف. لسوء الحظ ، لا يزال هناك آباء يرفضون التطعيمات لبعض الأسباب الشخصية. تجدر الإشارة إلى أن أسباب مبررة طبيا مثل هذا اللقاح غير موجودة اليوم.
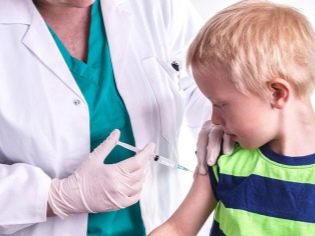
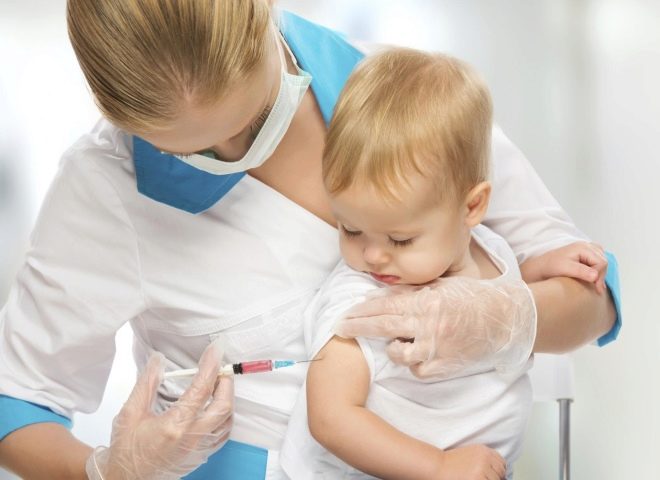
يتم إعطاء لقاح النكاف الأول ، المنصوص عليه في التقويم الوطني للتطعيم الوقائي ، لطفل يبلغ من العمر عام واحد.
إذا كان الطفل في هذه اللحظة مريضاً ، ولا يمكن تحصينه ، فقد يؤخر طبيب الأطفال إدخال اللقاح إلى سنة ونصف. يتم إعطاء التطعيم الثاني لطفل في السادسة من العمر ، بشرط ألا يكون لديه التهاب الغدة النكفية حتى هذا العمر.
للتطعيم باستخدام لقاح حي ، والذي يحتوي على ضعف ، ولكن معظم الجزيئات الحقيقية للفيروسات. يتم إنتاج اللقاح في روسيا. تلقيح تحت الجلد.
يتم إعطاء نفس الدواء للطفل خارج الخطة ، إذا كان على اتصال مع شخص مصاب بالتهاب الغدة النكفية. من المهم إدخال لقاح. في موعد لا يتجاوز 72 ساعة بعد الاتصال. إذا تم تطعيم الطفل من قبل ، فليست هناك حاجة إلى إدارة طارئة لعقار يحتوي على فيروسات من الكائنات الحية المجهرية. في معظم الأحيان في روسيا ، يتم تطعيم الأطفال بإعداد مكون من ثلاثة مكونات للإنتاج البلجيكي أو الأمريكي ، والذي يحميهم في وقت واحد من الحصبة و الحصبة الالمانية.
الرجال الذين لديهم مناعة مرضية ضعيفة - مع الإصابة بعدوى فيروس العوز المناعي البشري ، والسل ، مع بعض الأمراض السرطانية ، يحصلون على تحويل طبي من التطعيم. بالنسبة لكل واحد منهم ، يتم اتخاذ قرار التطعيم ضد التهاب الغدة النكفية بشكل فردي ؛ ولهذا ، اختر وقتًا تكون فيه حالة الطفل مستقرة إلى حد ما. هو بطلان التطعيم في الأطفال الذين يعانون من أمراض نظام المكونة للدم.
سيتم رفض اللقاح إذا كان الطفل مريضًا أو مصابًا بالحمى أو تندلع الأسنان أو اضطرابات هضمية أو إسهال أو إمساك. هذا حظر مؤقت ، سيتم رفعه فور تحسن حال الطفل.
يتم فرض حظر مؤقت على تلقيح التهاب الغدة النكفية وبعد أن يخضع الطفل لدورة العلاج بالأدوية الهرمونية.
بحذر ، سوف يمنح الطبيب الإذن بتطعيم طفل حساس لبروتين الدجاج. يتم تصنيع معظم لقاحات النكاف على أساسها ، حيث تصيب أجنة الدجاج بالفيروس. يعتقد العديد من الآباء عن طريق الخطأ أن هذه الحساسية لدى الطفل هي أساس نظام طبي حاسم. ليس كذلك. اللقاحات المعتمدة حتى للحساسيةبعد التطعيم ، سيقوم الطبيب ببساطة بمراقبة حالة الطبيب بعناية خاصة لمدة ساعة أو ساعتين بحيث إذا حدث تفاعل تحسسي ، فسيتم إعطاء الطفل مضادات الهستامين بسرعة.
الأطفال الذين لا يبلغون من العمر سنة واحدة لا يحصلون على لقاح حتى أثناء وباء هائل من النكاف المعدية.
في هذه الحالة ، يكون خطر الإصابة أقل من خطر الإصابة بمضاعفات خطيرة من الدواء. لا يعتبر التطعيم رد فعل رسمي ، لكن في الممارسة العملية ، يشير الأطباء إلى أنه بعد ذلك ، التداخل والحمى واحمرار الحلق ممكن. يبدأ بعض الأطفال في الشعور بالتعب بعد أسبوع واحد فقط من التطعيم. في هذه الحالة ، يجب أن يتم عرض الطفل على طبيب الأطفال.
يمكن للطفل المحصن الحصول على النكاف. لكن هذا الاحتمال أقل بكثير مما لو لم يتم تطعيم الطفل. عادة ما يحدث المرض في حالة المرض بعد التطعيم في صورة خفيفة دون مضاعفات ، وأحيانًا بدون أي أعراض مميزة. يحدث أن يكتشف شخص ما بطريق الخطأ أنه لديه أجسام مضادة في دمه ، وأنه كان مريضاً بالنكاف.
منع
التهاب الغدة الدرقية الوبائي هو مرض لا يمكن إنقاذه إلا باتباع قواعد النظافة والأكل بشكل صحيح.الوقاية الأكثر موثوقية هي التطعيم. كل شيء آخر هو تدابير الحجر الصحي الصحيحة التي يتم اتخاذها في حالة مرض شخص ما من بيئة الطفل.
المريض معزول لمدة 10-12 يوما. خلال هذا الوقت ، يتم الإعلان عن الحجر الصحي لمدة 21 يومًا في رياض الأطفال أو المدرسة. يتم التعامل مع المباني والأطباق واللعب بعناية خاصة ، لأن فيروسات الفطريات تموت عندما تكون على اتصال مع المطهرات.
يتم تحصين جميع الأطفال الذين لم يتم تطعيمهم من قبل ضد النكاف ، وكذلك الأطفال الذين لم يتم تطعيمهم بشكل كامل (تم إنتاج لقاح واحد من كل اثنين) ، على وجه السرعة إذا لم يمض أكثر من ثلاثة أيام منذ ملامسة نفس العمر. من الآباء والأمهات للوقاية يمكن أن تفعل كل شيء لتعزيز مناعة الطفل. هذه هي الطريقة الصحيحة للحياة ، تصلب ، اتباع نظام غذائي كامل ومتوازن ، النشاط البدني للطفل.