ما هو التلقيح الاصطناعي وكيف يحدث؟ ما هي ميزات الإجراء والحمل؟
قبل بضعة عقود ، بدا أطفال "الأنبوب" شيئًا من فئة الخيال. اليوم ، يعيش أكثر من 5 ملايين شخص على هذا الكوكب ، أصبح مفهوم التلقيح الاصطناعي وحقيقة وجوده ممكناً بفضل التلقيح الاصطناعي. ماذا عن هذه الطريقة ، وكيف تسير الأمور ، ومدى فعاليتها ، ومدى خطورتها ، وسوف نقول في هذه المقالة.
ما هذا؟
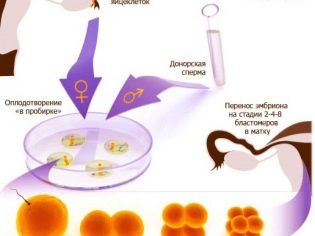
IVF لتقف على الإخصاب في المختبر. وهذا يعني أن عملية الإخصاب نفسها لا تحدث داخل الجسد الأنثوي ، كما هو الحال مع التصور الطبيعي ، ولكن خارجها في البيئة الخارجية. ثم يتم نقل البيض المخصب إلى رحم المرأة وتنجب طفلاً وتلده.
التلقيح الاصطناعي (التلقيح الاصطناعي - الإخصاب في المختبر) - الفرصة الأخيرة للأزواج الذين يعانون من أشكال شديدة أو كاملة من العقم. إذا لم يكن لديهم خيار كبير في وقت سابق - لا يمكنهم إلا التوفيق مع عدم الإنجاب أو تربية الأبناء ، والآن حتى في الحالات الحرجة ، يكون الدواء جاهزًا لتقديم مخرج ومساعدة الأزواج في أن يصبحوا آباء.
لدراسة طرق استخراج البيض وتخصيبه بالحيوانات المنوية في المختبر بدأ في منتصف القرن الماضي. ولكن تم تحقيق نجاح كبير فقط في عام 1978 ، عندما ولدت الفتاة الأولى في المملكة المتحدة التي تم تصورها في أنبوب اختبار. تبلغ لويز براون الآن 40 عامًا ، وهي أخصائية جيدة وأم عظيمة - لديها أطفال صرتهم تصنعهم بشكل طبيعي.
في اتحاد الجمهوريات الاشتراكية السوفياتية ، تم تنفيذ أول بروتوكول IVF ناجح في عام 1985. في موسكو ، ثم في لينينغراد ، وُلد طفلان ، وصُمموا في أنبوب اختبار ثم وضعوا على أمهاتهم ، فتاة وصبي. في عام 2010 ، تم الاعتراف ببرنامج ECO على مستوى الولاية وتم إدراجه في برنامج تطوير الديموغرافيا بموجب مرسوم رئاسي. وقالت إنها بدأت منح الحصص ، في الإخصاب في المختبر وفقا لمؤشرات يمكن الآن القيام به بموجب سياسة التأمين الطبي الإلزامي.
منذ ذلك الحين ، تم عقد الآلاف من بروتوكولات التلقيح الصناعي سنويًا في روسيا ، وقد وجدت العديد من العائلات السعادة لتصبح والديًا وتربية أقاربها في دم ووراثة الأطفال. تتم عمليات التلقيح الصناعي في جميع المناطق ، حيث تقدم العديد من العيادات الخاصة والعامة مثل هذه الخدمات في الحصص وعلى أساس مدفوع.
التلقيح الصناعي يعني إخصاب البويضة الأنثوية بواسطة الحيوانات المنوية للزوج أو المتبرع في حاضنة خاصة بوسط المغذيات. كل من الخلايا والأجنة الناتجة تمر عبر "مراقبة الجودة" ، وعندها فقط يتم ربط أفضل فئات الأجنة في رحم المرأة. ما إذا كان سيتم تجذيرهم هو سؤال كبير ، فإن إجراء الإخصاب في المختبر لا يعطي أي ضمانات بأن الحمل سيأتي. يعتمد نجاح الإجراء ليس فقط على الأطباء ، ولكن أيضًا على صحة وعمر الأم الحامل ، وكذلك على الحظ السئ.
إن عملية التلقيح الاصطناعي ليست حلا سحريا للعقم ، ولكنها فرصة حقيقية لنهاية سعيدة.
أنواع
هناك عدة أنواع من طرق التلقيح الاصطناعي. لا تخلط بينهم وبين التلقيح ، عندما يتم حقن الحيوانات المنوية في رحم المرأة ، ويحدث الحمل داخل جسدها. جميع أنواع التلقيح الصناعي تعني الإخصاب في البيئة. اعتمادا على الصحة الإنجابية للزوجين في الطب ، هناك عدة طرق لمساعدتهم على أن يصبحوا آباء.
- التلقيح الاصطناعي مع البيض والحيوانات المنوية للزوج. تتضمن هذه الطريقة استخدام الإخصاب فقط على المواد البيولوجية للزوجين.
- التلقيح الاصطناعي مع البيض المانحة. تستخدم هذه الطريقة إذا كانت المرأة لا تنتج البويضات الخاصة بها ، فإن المبايض مفقودة أو لا تعمل.
- التلقيح الاصطناعي مع الحيوانات المنوية المانحة. يوصى بهذه الطريقة في حالة حدوث العقم بسبب العامل الذكري ولا يمكن علاجه بطرق علاجية أخرى. إذا لم يكن لدى الرجل حيوان منوي منفرد حي ومناسب للإخصاب ، فيمكن تقديم مادة حيوية للمانحين للمرأة.
- التلقيح الاصطناعي الأم البديلة. يمكن إجراء هذا التلقيح الاصطناعي مع كل من الخلايا الجرثومية الخاصة والجهات المانحة ، لكن الأم البديلة ستحمل الطفل للزوجين. هذا أمر مهم عندما لا يكون لدى المرأة القدرة على تحمل الحمل وإنجاب طفل بمفردها - لا يوجد رحم ، وموانع الحمل والولادة حسب العمر ، وما إلى ذلك.
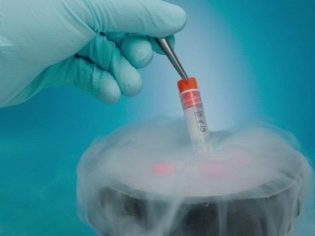
- التلقيح الاصطناعي مع cryomaterial. مثل هذه البروتوكولات تعني استخدام البويضات المجمدة الأصلية أو المانحة أو الحيوانات المنوية أو الأجنة. يتم توزيع هذه الطريقة واعتمادها على نطاق واسع من قبل وزارة الصحة ، نظرًا لأنها تتمتع بالعديد من المزايا مقارنة بالمحاولات المحفزة ، والتي يتعين على النساء خلالها تناول جرعات كبيرة من الأدوية الهرمونية.
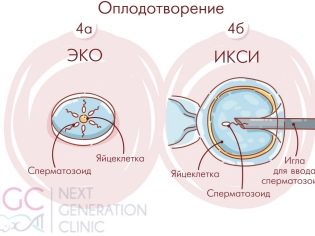
- ICSI. يشار إلى التلقيح الاصطناعي باستخدام الحقن المجهري المتزامن في حالة وجود أشكال حادة من العقم عند الذكور ، عندما لا يكون أمام الأطباء خيار سوى إدخال خلية نطفة صحية واحدة (إذا كانت هناك خلية في القذف) بإبرة في خلية البيض.
بالإضافة إلى ذلك ، IVF مختلفة وعملية. في معظم الأحيان في بلدنا وفي العالم ، يتم تطبيق ما يسمى البروتوكول المحفز. خلال ذلك ، يحقق الأطباء الذين يستخدمون الهرمونات الإباضة - نضوج العديد من البصيلات ، يحصلون على عدة بيض للتخصيب. هذه الطريقة تظهر نتائج أفضل من غيرها.
في بعض الأحيان يتم الإخصاب في الدورة الطبيعية. في هذه الحالة ، لا تحفز المبايض ، ولا توصف الهرمونات. كل شيء يسير بشكل طبيعي وطبيعي ، لكن فعالية هذه الطريقة أقل ، لأنه لا يمكنك الحصول على بيضة واحدة أو اثنتين ، مما يقلل من فرص نجاح الإخصاب وبدء الحمل.
أي طريقة للاختيار ، أي طريقة للذهاب ، تقرر الطبيب الخصوبة. هو الذي يستطيع ، على أساس التحليلات والمسوحات ، تقييم جميع المخاطر المحتملة والتنبؤات والمضاعفات واقتراح أفضل بروتوكول في كل حالة محددة. البروتوكولات الناجحة العالمية غير موجودة - كل شيء فردي.
مؤشرات وموانع
إن الدلالة الرئيسية على التلقيح الاصطناعي هي العقم عند الذكور والإناث ، وفي بعض الأحيان تكون متبادلة ، والتي لا يمكن القضاء عليها بطرق أخرى من العلاج. وأيضًا يكون التلقيح الاصطناعي مقبولًا للأزواج أو النساء غير المتزوجات إذا رغبن في ذلك ، مع أي شكل من أشكال العقم. هذا ينظم ترتيب وزارة الصحة من 30.08.2012.
من المهم أن الزوجين ليس لديهم ظروف موانع لوصف أطفال الأنابيب. مثل أي تدخل التكنولوجيا الفائقة ، في الإخصاب في المختبر لديه الفروق الدقيقة الخاصة بها. قائمة موانع هي المنصوص عليها أيضا بأمر من وزارة الصحة.
سيتم رفض التلقيح الاصطناعي إذا:
- المرأة تعاني من مرض عقلي يمكن أن يمنع الإنجاب والولادة ؛
- في الأمراض المزمنة الشديدة التي يمكن أن يشكل فيها الحمل والولادة خطرًا فادحًا على المرأة ؛
- التشوهات الخلقية في الرحم ، والإصابات ، والتغيرات ، وغياب الرحم (ربما فقط التلقيح الاصطناعي ، تليها الأمومة البديلة) ؛
- أورام المبيض والرحم التي تتطلب العلاج ؛
- العمليات الالتهابية الحادة في أي عضو أو جهاز ؛
- أمراض الأورام.
لا يتم بطلان التلقيح الاصطناعي على أي حال بالنسبة للرجل ، لأنه حتى مع وجود عقم شديد للذكور في الطب ، توجد فرص للحصول على بعض الحيوانات المنوية الصحية على الأقل للتخصيب تحت المجهر.
عند الكشف عن موانع ، وفرض الزوجان حظرا مؤقتا أو دائم على التلقيح الاصطناعي. في حالة ورم الرحم ، يوصى بإجراء العلاج أولاً ، بما في ذلك العلاج الجراحي ، بينما يكون المبيض المتعدد الكيسات مؤقتًا أيضًا.
لا يمكن فرض الحظر النهائي الذي لا رجعة فيه إلا في حالة حدوث تشوهات في تشريح الرحم.
مراحل - من البداية إلى النهاية
تخطيط الحمل باستخدام التلقيح الاصطناعي هو عملية طويلة إلى حد ما تتطلب الكثير من الاهتمام بالتفاصيل من الزوجين والطبيب. لا توجد تفاهات هنا. من الضروري البدء بالتحضير لأطفال الأنابيب مقدمًا ، لأن الإجراء يعتمد غالبًا على ذلك. فيما يلي وصف كيف تمر كل مرحلة من مراحل التلقيح الصناعي بمزيد من التفاصيل.
تدريب
من أجل قبول الزوجين في التلقيح الاصطناعي ، لا يكفي عدم وجود موانع ، فمن الضروري 3-4 أشهر قبل العلاج المقصود من العقم لبدء جمع الوثائق والشهادات اللازمة.
خضعت امرأة لفحص أمراض النساء دون أن تفشل - إنها تقوم بإجراء الموجات فوق الصوتية لأعضاء الحوض والتنظير المهبلي وتنظير الرحم. هي تختبر مسحات من المسالك التناسلية للميكروبات والعدوى. في أيام مختلفة من الدورة الشهرية (التي تبدأ من اليوم الخامس بعد بداية فترة الحيض) يجب أن تؤخذ قائمة كبيرة من اختبارات الملف الهرموني - من المهم للطبيب أن يعرف ما هي الهرمونات ومقدار ما ينتج في جسم المريض. يتم فحص مستويات البرولاكتين ، التستوستيرون ، الإستروجين ، الإستراديول ، FSH و LH وغيرها من المواد ، دون نسبة طبيعية يمكن أن يكون بداية الحمل ومجرىها مستحيلاً.
تقدم امرأة قائمة كبيرة من اختبارات الدم - لفيروس نقص المناعة البشرية ومرض الزهري ، للمجموعة وعامل Rh ، من أجل التخثر والتحليل العام والكيمياء الحيوية ، وتحليل ما يسمى بالتهابات TORCH (الحصبة الألمانية ، داء المقوسات ، عدوى الفيروس المضخم للخلايا ، الهربس من النوعين الأول والثاني. يجب إجراء فحص دم مناعي للأجسام المضادة للعدوى المنقولة جنسياً.
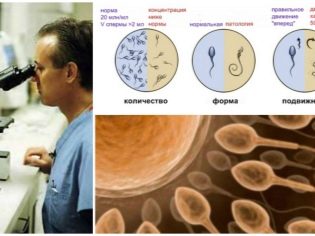
بالنسبة للرجل ، إذا كان من المخطط أن يستخدم الحيوان المنوي له في عملية الإخصاب ، فمن الضروري إعادة عمل مخطط للحيوانات المنوية مسبقًا ، ثم مرة أخرى قبل الدخول في البروتوكول. يسمح لنا هذا التحليل بإنشاء مؤشرات كمية ونوعية للقذف ، لتقييم بنية خلايا الجراثيم وصلاحيتها. بالإضافة إلى ذلك ، يقوم الرجل بأشعة إكس على الصدر ، وفحوصات دم لفيروس نقص المناعة البشرية ومرض الزهري ، والتهاب الكبد B و C ، وكذلك تشويه مجرى البول على البكتيريا والالتهابات التناسلية.
معًا ، يخضع الشركاء لجميع التحليلات العامة الضرورية ، والتي تعتبر قائمتها قياسية ويتم تنظيمها بموجب أمر من وزارة الصحة. إذا كانت الزوجة أكبر من 35 عامًا وكان الرجل أكبر من 40 عامًا ، فستحتاج بالتأكيد إلى الاستشارة الوراثية ، بالإضافة إلى اختبارات النمط النووي والتوافق الوراثي للشركاء.
يجب أن نتذكر أن جميع الشهادات لها فترة صلاحية خاصة بها. بعد نهاية الامتحان ، تتلقى المرأة رأي الطبيب المعالج بشأن القبول في إجراء التلقيح الاصطناعي. ستكون هذه الشهادة صالحة لمدة عام.
إذا تم تحديد المشكلات والأمراض والالتهابات أثناء الفحص ، فسيتعين معالجة الزوجين أولاً.
قبل ثلاثة أشهر تقريبًا من التلقيح الاصطناعي المخطط له ، يجب على الرجل والمرأة البدء في تناول الأدوية التي تحسن جودة الخلايا الجرثومية. ويشمل المخطط الفيتامينات والمكملات الغذائية. وأيضًا يجب على الزوجين أن يعيشا نمطًا صحيًا ، وأن يقضيا على الآثار الضارة للنيكوتين والكحول ، ولا يزوران الحمام ، والساونا ، ولا يرتديان ملابس ضيقة تتداخل مع إمداد الدم الطبيعي إلى الأعضاء التناسلية.
بمجرد اكتمال المرحلة التحضيرية ، ويسمح للزوجين بالانضمام إلى بروتوكول منظمة التعاون الاقتصادي ، سيتعين عليهم توقيع الاتفاق والموافقة على الإجراء.يرجى ملاحظة - في العقد القياسي ، يُذكر دائمًا أن الدفع لكل مرحلة يجب أن يتم مقدمًا في حالة فرض رسوم على عمليات التلقيح الصناعي. وتنص الموافقة على الإجراء أيضًا على حظر ممارسة الجنس غير المحمي في جميع أنحاء البروتوكول. فقط الواقي الذكري مسموح به لمنع الحمل.
بداية البروتوكول
يتم إدخال البروتوكول قبل 10-12 يومًا من بدء الحيض التالي. في هذه التواريخ ، يحتاج الزوجان إلى المجيء إلى طبيبهما الإنجابي وتقديم جميع المستندات والتحليلات ، وكذلك العقد والموافقة الخطية على الإجراء. يتم إعطاء امرأة فحص بالموجات فوق الصوتية والتحكم فيها قائمة فردية بالمواعيد. سيكون عليه أن يأتي إلى كل حفل استقبال من هذه اللحظة.
في اليوم الأول ، يتم إدخال نوع البروتوكول والمواعيد الأولى في القائمة. إذا كان البروتوكول طويلًا ، فيمكن بدء التحفيز الهرموني بالفعل قبل أسبوعين من الحيض. إذا كان البروتوكول قصيرًا ، ثم العلاج ، والأدوية ، سيتم تحديد الجرعة لفترة ما بعد نهاية الحيض التالي.
عند الدخول في البروتوكول ، أوضح الزوجان أن العلاج الطبي يمكن أن يتوقف لأسباب طبية في أي مرحلة ، وأنه لن يتم إرجاع الأموال التي دفعت للمرحلة الفاشلة إلا للزوجين ، ولن يتم إرجاع باقي الأموال للإجراءات التي تم تنفيذها بالفعل.
في IVF وفقًا لسياسة OMS ، يتم شرح الزوجين بقائمة من التحليلات التي يتعين عليهم القيام بها مقابل رسوم ، نظرًا لأن ليس كلهم "مشمولون" بوسائل OMS.
تحفيز المبيض
مع بروتوكول طويل ، والذي يستخدم في الغالب في الممارسة الطبية الروسية ، فإنها تبدأ في تحفيز المبايض قبل الحيض التالي. خلال هذه الفترة ، تمنع الأدوية الهرمونية وظيفة المبيض. وكذلك تحضير الغدد الجنسية للتحفيز الرئيسي. ثم توصف الأدوية التي ينبغي أن تعزز نمو عدد أكبر من بصيلات. لمزيد من البيض يمكن الحصول عليها ، وكلما زاد احتمال الحمل.
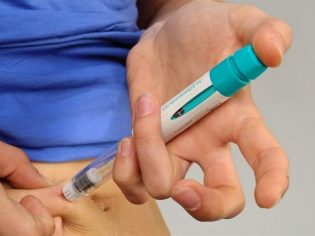
بدون تحفيز ، تنتج المرأة بيضة ناضجة واحدة ، ونادراً ما تكون اثنتان. عندما يتم تحفيزها بالعقاقير لدى المرأة ، يمكن أن تنضج 15-20 بويضات في نفس الوقت. لتحفيز المبايض في كثير من الأحيان وصف مثل هذه الأدوية مثل "Puregon" ، "Orgalutran" ، "Menopur" ، "Meriofert" ، "Decapeptil" وغيرها. استخدام هذه الأدوية جائز في المنزل. يتم إعطاؤهم إما عن طريق العضل أو تحت الجلد (رصاصة في البطن) ، العديد من النساء يتبعن توصيات الطبيب بأنفسهن.
أثناء التحفيز ، تزور امرأة الطبيب ، وتختبر الدم لمستويات الهرمون ، وتخضع أيضًا لموجات فوق الصوتية للمبيض عدة مرات لتقييم استجابة الغدد الجنسية للتحفيز. إذا كانت مفرطة ، قم بتقليل الجرعة ، وإذا كانت الإجابة غير كافية ، فقم بزيادة. بمجرد أن تصل بصيلات البيض الناضج إلى 16-20 ملم ، يتم إجراء حقن واحدة من قوات حرس السواحل الهايتية. هذا يسمح البيض لتنضج. بعد هذا الحقن ، يمكن حصاد البيض بعد 34-36 ساعة.
أثناء التحفيز ، قد يكون هناك صداع ، زيادة الوزن ، غثيان ، ألم مزعج في أسفل البطن وأسفل الظهر.
في هذه المرحلة ، من المهم منع متلازمة نضوب المبيض ، التي تحدث نتيجة لفرط تنشيط الغدد الجنسية.
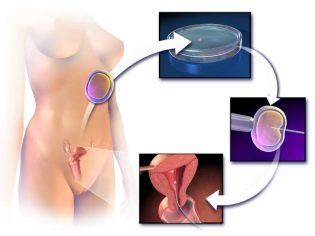
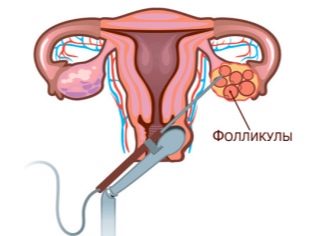
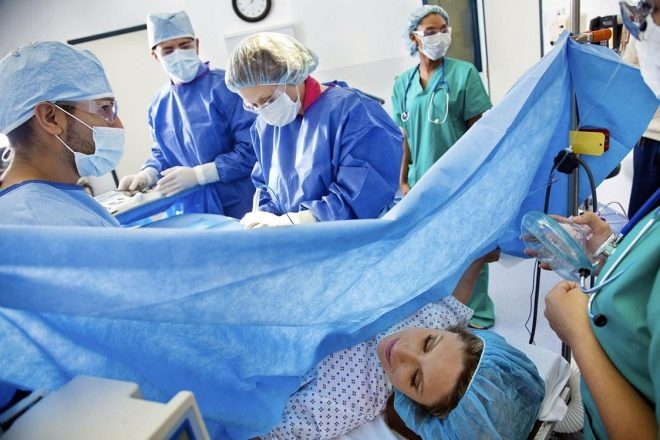
جمع البيض ، ثقب
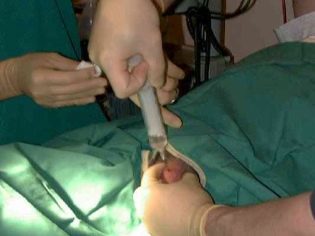
يتم جمع البويضات الناضجة بطريقة الثقب. يتم إدخال الإبرة الطويلة عبر المهبل في البصيلات ، حيث يتم ضخ السائل المسامي مع البيض الموجود فيه. يتم التحكم في دقة التلاعب بواسطة محول بالموجات فوق الصوتية. يتم تنفيذ الإجراء تحت التخدير العام. يدار التخدير من قبل طبيب التخدير عن طريق الوريد.
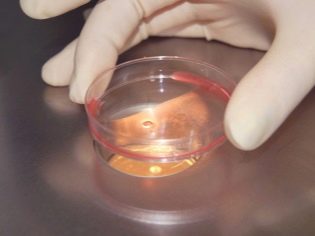
يتم نقل المحتويات الناتجة من بصيلات على الفور إلى حاويات خاصة وإرسالها إلى مختبر الأجنة. هناك ، سيتم تحرير البيض من السائل المسامي ووضعه في أطباق بتري مع وسيطة المغذيات.
لا يستمر البزل أكثر من 15 دقيقة. بعد العملية ، تظل المرأة في العيادة تحت إشراف طبي لمدة تتراوح بين 2.5 و 3 ساعات أخرى. إذا لم تكن هناك مضاعفات ، يُسمح لها بالعودة إلى المنزل. يُحظر تناول الطعام قبل 12 ساعة من ثقبه ، ولا يُنصح بشرب الماء والسوائل الأخرى لمدة تتراوح بين 6-8 ساعات ، عشية ممارسة الجنس مع التلاعب.
الإجراء الذي يحدث في غرفة العمليات الصغيرة ، لا يمكنك أن تأتي مع ماكياج والعدسات اللاصقة والمجوهرات والمجوهرات.
بعد ثقب في نفس اليوم ، توصف الاستعدادات هرمون البروجسترون في بروتوكول حفز. وهي ضرورية للحفاظ على وظيفة الجسم الأصفر ، والتي تتشكل في موقع بصيلات مثقوبة. إذا كان من المخطط إجراء عملية التلقيح الصناعي مع بيض متبرع أو مع بيض مُجمد ، ولكن مجمدة في بيض مُسبق ، تناول أدوية البروجستيرون من 14 إلى 15 يومًا من الدورة الشهرية.
يساعد هذا الدعم في جعل بطانة الرحم الرحمية إلى حالة فضفاضة ، والتي يكون فيها الغرس اللاحق أسهل. بعد ثقب ، من الممكن حدوث نزيف قصير غير وفير ، وكذلك سحب الألم في أسفل الظهر وأسفل البطن إلى اليمين واليسار. عادة ، يمرون في يوم واحد.
إنتاج الحيوانات المنوية
عندما يتم الحصول على البويضات ، يتم تسليم الحيوانات المنوية إلى مختبر الأجنة. يجب أن يمر جزء جديد من الرجل في نفس اليوم. عادة ، يتم إنتاج الحيوانات المنوية عن طريق الاستمناء. في بعض أشكال العقم عند الذكور ، يكون القذف المستحيل مستحيلاً ، أو لا يحتوي القذف على الحيوانات المنوية الحية. في هذه الحالة ، يتم أيضًا جمع خلايا الجراثيم تحت التخدير العام. اعتمادًا على المؤشرات الفردية ، يتم إجراء خزعة الخصية أو طموح البربخ.
إذا كانت هناك مؤشرات لجمع الجراحي للحيوانات المنوية ، فإن الإجراء يحدث في نفس اليوم عندما يتم ثقب الزوجة من قبل المبايض. يتم تسليم الحيوانات المنوية الناتجة إلى المختبر ، وتحرر من السائل المنوي ، ثم يتم اختيار الأصح والأكثر تنقلاً من العدد الكلي للخلايا الجرثومية.
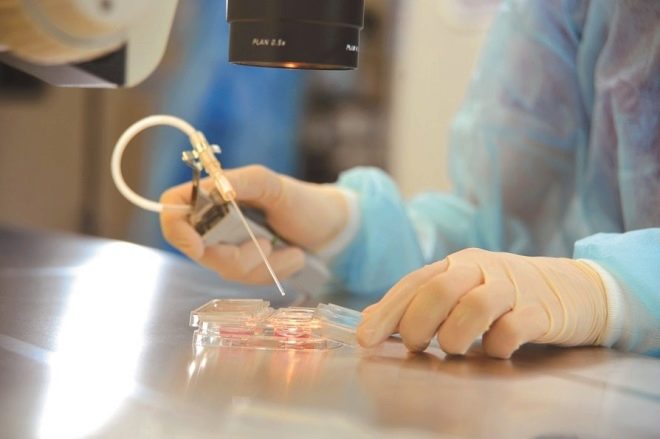
التسميد وزراعة الجنين
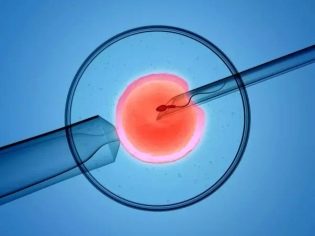
تتم عملية الإخصاب بواسطة أجنة الأجنة. يتم حفظ أفضل البويضات المختارة أولاً في محلول مغذي لمدة 4-5 ساعات ، وبعد ذلك يمكنك البدء في الإخصاب. يمكن تنفيذ هذه العملية الحاسمة بحد ذاتها بطريقتين رئيسيتين. في الحالة الأولى ، يتم إضافة الحيوانات المنوية المركزة إلى طبق بيتري مع البويضات ، والتي خضعت بالفعل للتنظيف الأولي والفحص الأولي. في الحالة الثانية ، يتم استخدام طريقة الحقن داخل السائل المنوي في الحيوانات المنوية (ICSI).
إذا كانت هناك حاجة لاستخدام البيض المجمد أو الحيوانات المنوية ، يتم إذابتها مسبقًا وفحصها للتأكد من سلامتها وسلامتها. البروتينات الشوكية ليست أقل كفاءة في الإخصاب مع الخلايا الجرثومية الأصلية (الطازجة).
مع التلقيح الاصطناعي في الكأس ، يجب أن يسقط حوالي 100 ألف منوي على كل خلية بيضة. مع الحقن المجهري ، يتم حقن الحيوانات المنوية الوحيدة "يدويًا". من الممكن أن نفهم ما إذا كان الإخصاب قد حدث خلال 2-4 ساعات. بعد 16 ساعة ، تصبح التغييرات واضحة على المستوى الخلوي ويمكن اكتشافها بالفعل بواسطة المجاهر القوية. يتم الاستنتاج النهائي حول ما إذا كانت البويضات مخصبة في يوم واحد.
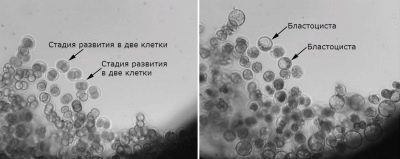
يتم حسابهم وإعطاء تقييم أولي. إذا لم يتم تخصيب خلية البيض في الطبق ، يوصى بـ ICSI ، ومع ذلك ، فإن هذا يزيد بشكل كبير من تكلفة البروتوكول. تسمى البويضة الملقحة بالزيجوت. في اليوم الأول ، يحتوي على خلية واحدة فقط ، في الثانية - بالفعل أربعة ، في الثالثة - 8 ، في الرابعة - 16-20 ، وفي اليوم الخامس - من 40 إلى 200 خلية.
في اليوم الثاني من الزراعة ، يتم إجراء أول تقييم لصحة الأجنة. بالفعل في مرحلة zygote ، يمكن للأطباء اكتشاف الأمراض الوراثية والعيوب. قبل النقل ، سيتم السماح بالأجنة عالية الجودة فقط.
في الأيام 5-6 ، يصبح الجنين الكيسة الأريمية. ويعتقد أنه في هذه المرحلة تتأصل الأجنة بشكل أفضل. لكن السؤال الأخير حول تاريخ النقل يتم تحديده على أساس فردي. يمكن إجراء الزراعة في أي يوم من يومين من الزراعة إلى 6 أيام.
في مرحلة تشخيص ما قبل الزرع ، يحدد علماء الأجنة ، إذا كان هناك وصفة لعلم الوراثة ، جنس الأجنة. يتم ذلك فقط إذا كان الزوجان حاملين للأمراض المرتبطة وراثياً بالكروموسوم الجنسي ، على سبيل المثال الهيموفيليا. في هذه الحالة ، يتم زرع أجنة من جنس معين فقط ، والتي لن تعاني من مرض خطير. لم يتم تعريف بقية أزواج الأجنة ولم يتم الكشف عنها ، وهذا محظور بموجب القانون.
بمجرد اكتمال التشخيص ، تتم دعوة الزوجين للنقل.
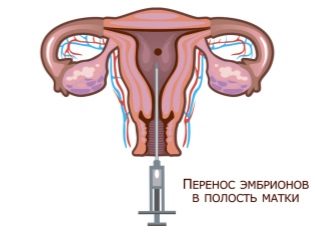
نقل الأجنة ، وإعادة زرع
الأجنة التي تمت زراعتها لمدة خمسة أيام لديها فرصة أكبر للزرع بنجاح ؛ عند إعادة زرعها ، ليست هناك حاجة لعدد كبير من الأجنة المنقولة. عند إعادة زرع "يومين" أو "ثلاثة أيام" ، هناك مخاطر أكبر ألا تتأصل الأجنة ، وبالتالي ، يتم حقن 2-3 أجنة في رحم المرأة.
يتم عرض صور الأزواج من الكيسات الأريمية الناتجة مع وصف جنيني مفصل لها وعرضها لاختيار - كم عدد الأجنة التي سيتم زرعها. إذا تمكنوا من الحصول على أكثر من ثلاثة ، يمكن للأطباء تقديم الحفظ بالتبريد للأجنة المتبقية بعد النقل.
قد يعاد الزوج لاحقًا إعادة استخدام الأجنة المجمدة التي سيتم تخزينها في بنك تجميد ، على سبيل المثال ، إذا كانوا يريدون المزيد من الأطفال ، أو لإعادة البروتوكول في حالة فشل الأول.
من الناحية القانونية ، لا تتاح للأزواج فرصة فقط لترك الأجنة للتخزين (مقابل بعض المال) ، ولكن أيضًا لمنحهم متبرعًا للأزواج الآخرين الذين يرغبون في إنجاب أطفال ، وكذلك لنقل احتياجات العلوم للدراسة والتجريب. القرار غير قابل للاستئناف وموقع.
عندما يتم تسوية جميع الإجراءات ، تتم مرافقة المرأة إلى غرفة العمليات الصغيرة. في الكرسي النسائي ، يقوم الطبيب بإدخال العدد الضروري من الأجنة من خلال القسطرة في تجويف الرحم. الإجراء غير مؤلم وسريع. بعد ذلك ، لمدة ساعة ، تظل المرأة في وضع هادئ وثابت ولا تتحرك. ثم تقدم لها توصيات للمرحلة التالية ويسمح لها بالعودة إلى المنزل.
فترة الزرع
بعد انتقال الأجنة للمرأة ويأتي زوجها أصعب فترة - الانتظار. في الأيام الأولى بعد الزرع ، تكون المرأة في المستشفى. يُنصح بالكذب أكثر والراحة والحصول على قسط كاف من النوم وتناول الطعام بشكل كامل والقلق بشكل أقل. يُمنع منعًا باتًا أخذ حمام ساخن والسباحة ورفع الأثقال أثناء انتظار الزرع.
يجب على المرأة الامتثال لجميع توصيات الطبيب ، وتناول الأدوية الهرمونية في الجرعات المطلوبة لدعم الحمل ، إذا حدث ذلك. الجنس بطلان ، كما أنه من المستحيل ممارسة العادة السرية وتجربة هزة الجماع بأي طريقة أخرى ، لأن توتر عضلات الرحم المصاحبة للنشوة الجنسية للإناث يمكن أن يمنع زرع البويضة في الطبقة الوظيفية من بطانة الرحم.
ليس من الضروري انتظار الأعراض الخاصة وعلامات الحمل ، لأن الغرس بعد التلقيح الاصطناعي يحدث غالبًا في وقت متأخر كثيرًا عن الحمل الطبيعي. في المتوسط ، فإنه يعتبر طبيعيًا جدًا إذا حدث زرع في 3-8 أيام بعد نقل الجنين إلى تجويف الرحم.
إن نزيف الزرع ، الذي يتجلى في بضع قطرات من الإفراز الدموي أو الدموي الضئيل في لحظة تعلق البويضة ، ليس على الإطلاق ، وليس دائمًا ، من الصعب دائمًا ملاحظة نزيف الزرع بعد إعادة زرع "الوص" المتكرر.
بشكل غير مباشر ، يمكن أن تشمل الأعراض الأولى زيادة في درجة حرارة الجسم بعد أسبوع أو أكثر بعد الزرع. ترتقي في المساء أو في فترة ما بعد الظهر ، وفي البداية قد يبدو للمرأة أنها مصابة بالزكام وتمرض.
ومع ذلك ، يمكن فقط للتشخيص في الوقت المناسب من الحمل يكون تأكيدا موثوقا لبروتوكول IVF الناجح.
هل حدث الحمل؟
تشخيص "الوضع المثير للاهتمام" بعد التلقيح الصناعي له خصائصه الخاصة. لذلك ، فإن شرائط الاختبار التي عادة ما تحبها النساء كثيرًا ليست مناسبة في هذه الحالة ، لأن المريض تلقى علاجًا هرمونيًا طويل الأمد ، وقد أُعطيت حقنة من قوات حرس السواحل الهايتية ، وبالتالي يمكن أن يظهر الاختبار نتيجة إيجابية كاذبة.
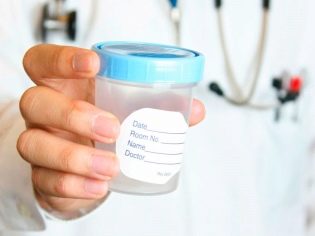
الطريقة الأكثر موثوقية وجديرة بالثقة لمعرفة ما إذا كان بروتوكول الإخصاب في المختبر ناجحًا هو فحص الدم لدى قوات حرس السواحل الهايتية. يوصى بالبدء في القيام بذلك بعد 14 يومًا من تطعيم الجنين. إذا نجحت عملية الزرع ، فسيتم اكتشاف زيادة تركيز هذا الهرمون في دم المرأة. إذا لم يتم زرع طفل واحد ، ولكن اثنين أو ثلاثة في وقت واحد ، ارتفع مستوى الهرمون بما يتناسب مع عدد الثمار.
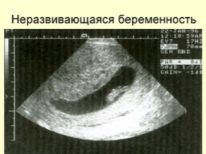
إذا تم الكشف عن هذا الهرمون ، ولكن مستواه صغير جدًا ، يُطلب من المرأة العودة بعد عدة أيام والتبرع بالدم. هذا سيساعد على فهم ما إذا كان الحمل يتطور ، أو ما إذا كان الإجهاض خارج الرحم ، أو الإجهاض الفائت ، حدث الإجهاض في أقرب وقت.
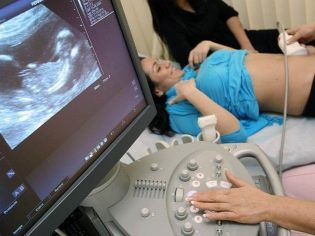
في اليوم الحادي والعشرين بعد تطعيم الجنين ، عادة ما يتم إجراء الموجات فوق الصوتية الأولى. وسوف يساعد على تأكيد بيانات الاختبارات المعملية. وبعد 10 أيام أخرى ، يتم إجراء الموجات فوق الصوتية الثانية ، مما يسمح لإقامة الجنين. تعتبر فترة الحمل بعد التلقيح الاصطناعي ، كما هو الحال في الحمل الطبيعي ، أي في وقت الموجات فوق الصوتية الأولى (21 يومًا بعد النقل) ، المرأة حامل بالفعل خمسة أسابيع.
الموجات فوق الصوتية الثانية يكمل تماما بروتوكول IVF الناجح. تُعطى المرأة مقتطفات عن العلاج الذي يتم إجراؤه وترسل إلى عيادة ما قبل الولادة في مكان الإقامة للحصول على حساب المستوصف.
تكرار التلقيح الصناعي
إذا كان من الضروري إجراء عملية أطفال الأنابيب المتكررة ، فسيتعين على الزوجين مرة أخرى جمع جميع الفحوصات وإجراء الاختبارات. بالحصص ، يُسمح بالقيام بعملية التلقيح الصناعي أكثر من مرة واحدة في السنة. لأموالهم الخاصة ، قد يكرر الزوجان البروتوكولات في كثير من الأحيان. عند التحضير لإعادة الإخصاب ، إن لم يكن نصف عام قد مر ، فإن بعض الاختبارات التي تم جمعها سابقًا ستظل ذات صلة.
يكرر عادة التلقيح الاصطناعي بعد دورة مع التحفيز الهرموني الذي ينبغي القيام به بعد 3 أشهر فقط من الأول. هذه المرة ضرورية لإجراء فحص شامل وتحديد أسباب التلقيح الاصطناعي غير الناجحة في البروتوكول السابق. إذا تم إخصاب المرأة دون تحفيز مسبق ولاحق بالهرمونات ، يمكن إجراء محاولة ثانية الشهر المقبل.
إذا حدث الحمل ولكن انتهى الفشل (الإجهاض والإجهاض الفائت والحمل خارج الرحم) ، ينصح المرأة ، بعد العلاج والفحص المناسبين ، بالانتظار 5-6 أشهر قبل التخطيط لبروتوكول جديد.
المانحة IVF
في الإخصاب في المختبر مع المواد البيولوجية المانحة لها خصائصها الخاصة. إذا كنت تخطط لاستخدام بيضة مانحة ، فمن الصعب اختيار متبرع بنفسك. يجب أن تكون المرأة صحية تمامًا ، ويجب أن يكون لديها أطفال يولدون ويولدون بشكل طبيعي ، ويجب أن يتطابق المتبرع والمتلقي معًا وفقًا لنوع الدم وعامل Rh ، وأيضًا تشابه خارجي معين ، لأن الطفل الذي تحمله امرأة واحدة سوف من ناحية أخرى ، والدته البيولوجية. لا يمكن أن يكون المتبرع قريبًا للدم لرجل يُخطط لاستخدامه في إجراء عملية التلقيح الاصطناعي.
يجتاز المتبرع جميع الاختبارات اللازمة ويدخل في برنامج المتبرع. إنه متبرع فردي ، تدفع أسرته مقابل خدماته.
إذا عرض على المرأة بيضة متبرع بها من بنك كريوب ، فإن المتبرع مجهول ، ستكون العائلة قادرة على الحصول على معلومات عامة فقط عن ذلك - العمر ، المهنة ، لون العين ، الشعر ، حجم الجسم ، الوزن ، الطول. تم فحص جميع بيض المانحين في البنك التجريبي بعناية وتم اختيار الأفضل فقط.
الحيوانات المنوية للمانحين تخضع أيضًا لرقابة صارمة ، لمدة ستة أشهر بعد تسليمها تكون في الحجر الصحي حتى يتم تلقي الاختبارات التي تؤكد أن المتبرع ليس لديه التهابات الأعضاء التناسلية وفيروس نقص المناعة البشرية وغيره من الأمراض. المتبرعون بالحيوانات المنوية - الرجال في سن الإنجاب مع الحيوانات المنوية صحية تماما وطبيعية. سيتلقى آباء المستقبل أيضًا معلومات عامة فقط عن متبرعهم - الطول والوزن ولون البشرة والعينين والعرق والعمر والمهنة.
البروتوكولات مع المواد الحيوية المانحة تكلف الأسرة أكثر من ذلك بكثير.
الكفاءة والنتائج
تقنية IVF باهظة الثمن ومعقدة إلى حد ما ، للأسف ، لا تتمتع بالكفاءة العالية. وفقا للإحصاءات في روسيا ، فقط حوالي 35-45 ٪ من البروتوكولات ينتهي بالنجاح. قم بإنهاء الحمل وتلد بنجاح 80٪ فقط من النساء اللواتي كان بروتوكولهن ناجحًا. إن حقيقة عدم وجود ضمانات للحمل مكتوبة في العقد الخاص بتقديم الخدمات الطبية ، ويتم إخطار المرضى بهذا في المرحلة التحضيرية للتلقيح الصناعي.
ووفقًا لوزارة الصحة ، لم يعد أكثر من ثلث النساء حاملات في المحاولة الأولى. ومع ذلك ، مع البروتوكولات المتكررة ، يزيد احتمال الحمل الذي طال انتظاره بشكل كبير. حوالي 10 ٪ - في حالة البروتوكول الثاني والمبلغ نفسه - في المحاولة الثالثة.
بدءًا من البروتوكول 4 ، تقل الفعالية ، ويقل احتمال الحمل المتوقع ، ولكن هذا لا يمنع بعض النساء من إجراء 6 أو 7 محاولات أو أكثر ، إحداها ناجحة بالضرورة.
في 60٪ من حالات إعادة زرع جنينين أو أكثر ، يحدث الحمل المتعدد. عدد الأولاد والبنات الذين يستخدمون التلقيح الاصطناعي هو نفسه تقريبا ، ولكن بعد الحقن المجهري ، من المرجح أن يولد البنات ، على الرغم من أن الفرق صغير - 51 ٪ من الفتيات مقابل 49 ٪ من الأولاد.
الأزواج الذين تمكنوا من الحمل في المرة الأولى ، غالبًا ما يقررون إعادة التلقيح الصناعي بعد بضع سنوات. لكن نجاح البروتوكول لأول مرة لا يضمن نفس الكفاءة أثناء المحاولة الثانية.
ليس هذا نادرًا ، فبعد البروتوكول الأول غير الناجح لأطفال الأنابيب ، تصبح المرأة حاملاً بشكل مدهش للجميع بطريقة طبيعية تمامًا. يحدث هذا في 25 ٪ من البروتوكولات الفاشلة. يطلق العلاج الهرموني عمليات أكثر كثافة في الجسم ، حيث يتم إعادة بناء الجهاز التناسلي للأنثى ويبدأ العمل بكامل طاقته ، وبالتالي ، في بعض الحالات ، يصبح الحمل ممكنًا للغاية دون الإخصاب خارج الجسم المتكرر.
أصغر امرأة ، والأرجح ظهور الحمل هو في بروتوكول التلقيح الصناعي. العمر الأمثل ، عندما تكون فرص الحمل مرتفعة للغاية ، هو سن 30 عامًا. فرص عالية والنساء تصل إلى 35 سنة. بعد 35 عامًا ، تقل احتمالية الحمل في البروتوكول الأول إلى 30٪ ، ويقدر أنها لا تزيد عن 40٪ عند 40. بعد 43 سنة ، لا تزيد الفرص عن 6-8٪. ومع ذلك ، فإن القصص معروفة عندما يمكن أن تصب النساء حوامل عن طريق التلقيح الصناعي حتى في سن الخمسين.
كلما كانت الحالة الصحية للمرأة أفضل ، كلما زاد احتمال النجاح في بروتوكول التلقيح الصناعي. عمليات الإجهاض التي أجريت سابقًا ، التهاب بطانة الرحم ، الأورام الليفية ، ندبات الرحم نتيجة لعمليات جراحية من ذوي الخبرة تقلل من فرص نجاح عملية الزرع.
لا تثبت البروتوكولات المتكررة مع المواد المبردة - البيض المجمد أو الأجنة أو الحيوانات المنوية - كفاءة أعلى من البروتوكولات ذات البيض الطازج والحيوانات المنوية. فعاليتها على قدم المساواة.
لكن بروتوكولات التلقيح الاصطناعي في الدورة الطبيعية دون دعم هرموني تظهر عادة نتائج إيجابية أقل ونادرة من محاولات التحفيز.
الحمل والولادة بعد التلقيح الصناعي
يجب أن يكون نهج الحمل ، الذي نشأ عن التلقيح الاصطناعي ، مختلفًا تمامًا ، وليس هو نفسه أثناء الحمل الطبيعي.وليس الأمر مختلفًا تمامًا عن أن حمل طفل (أو رضيع) مختلف تمامًا ، فهناك مجرد امرأة تعاني منذ فترة طويلة من العقم ، على الأرجح ، تعاني من الكثير من المشكلات ذات الصلة ، والتي أصبحت السبب الأصلي للعقم.
بسبب العمر والمرض ، يصبح حمل الطفل بعد التلقيح الاصطناعي أكثر خطورة.
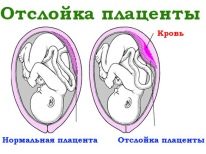
في الأشهر الثلاثة الأولى من الحمل ، لدى النساء احتمال كبير للإجهاض التلقائي والإجهاض وتلاشي الحمل. وفقا لتقديرات مختلفة ، فهو يقع في حوالي 30-60 ٪. غالباً ما تكون النساء بعد التلقيح الصناعي حاملات بتوأم أو ثلاثة توائم ، وهو عامل خطر إضافي. بالإضافة إلى ذلك ، مع نهاية الثلث الأول من الحمل ، عندما تبدأ المشيمة في العمل في الأمهات المستقبليات ، فإن النساء بعد التلقيح الاصطناعي غالباً ما يكتشفن تشوهات المشيمة ، الشذوذ في موقعها (العرض ، الانقطاع ، الشيخوخة المبكرة).
خطر الإجهاض وخلق الهرمونات التي أخذت المرأة في مرحلة تحفيز المبيض ، ثم بعد إعادة زرع الجنين. فهي لا تغير توازن القوى في نظام الغدد الصماء للأم في المستقبل فحسب ، بل تعمل أيضًا في الغالب كعامل يستفز تفاقم الأمراض المزمنة القديمة ، التي لا تسهم في المراحل المبكرة في حمل طفل.
في النصف الثاني من الفصل الثاني وفي الثلث الثالث ، تزيد النساء اللائي يحملن "مختبرة" من احتمال الإصابة بتسمم الحمل ، وكذلك جميع المضاعفات المرتبطة به. تواتر المخاض قبل الأوان حوالي 25-36 ٪.
وهذا هو السبب في أن المرأة تأتي منذ لحظة التسجيل إلى أخصائي أمراض النساء والتوليد في كثير من الأحيان أكثر مما تفعله أمهات المستقبل. وستضطر أيضًا إلى إجراء المزيد من الاختبارات وفي كثير من الأحيان اجتياز اختبارات معينة.
إن حمل الطفل بعد التلقيح الصناعي يتطلب مسؤولية المرأة ورغبة كبيرة في ولادة هذا الطفل. سيكون عليك فقط تناول الطعام بشكل صحيح ، كما سيقول الطبيب ، سيتعين عليك تناول الحبوب والفيتامينات في الموعد المحدد بدقة ، في أي وقت يجب أن تكون مستعدًا للذهاب إلى المستشفى للحفاظ على الحمل بدون كلمة.
بدون مضاعفات ، يحدث الحمل بعد التلقيح الاصطناعي في حوالي ثلث الأمهات المستقبليات ، الذين يستخدمون أساليب الرعاية الإنجابية. تحمل بأمان أكبر الطفل وتلد أطفال المرأة التي فعلت التلقيح الاصطناعي حول عامل الذكور من العقم.
يمكن أن تكون الولادة طبيعية ومع الجراحة.
الخيار الثاني هو الأفضل ، وتوصف معظم النساء بعملية قيصرية مخططة من أجل عدم المخاطرة بحياة الأم والطفل ، لأن عملية الولادة بعد التلقيح الاصطناعي يمكن أن تستمر أيضًا في الانحرافات والمضاعفات.
أسباب فشل التلقيح الاصطناعي
لسوء الحظ ، ليس من الممكن دائمًا اكتشاف الأسباب الحقيقية للإخفاق ، لكن محاولة القيام بذلك ضرورية. في بعض الأحيان يمكن القضاء على الأسباب ، ويحتاج الطبيب ببساطة إلى تغيير نوع البروتوكول ، وتغيير الدواء أو الجرعة ، بحيث يحدث الحمل الذي طال انتظاره. الأسباب الأكثر شيوعًا للزرع هي:
- العمر؛
- تركيزات عالية من الهرمون المنبه للجريب.
- الحصول على عدد قليل من البيض ؛
- كمية صغيرة من الأجنة التي تم الحصول عليها أثناء الإخصاب المخبري ؛
- نوعية جرثومية سيئة.
من بين الأسباب الداخلية التي تمنع بداية الحمل بعد نقل الجنين ، يمكن ملاحظة ما يلي:
- بطانة الرحم.
- اضطرابات بطانة الرحم الأخرى ؛
- موه البوق.
- عدم التوافق الجيني للشركاء ؛
- زيادة الوزن والسمنة.
- نوعية الحيوانات المنوية غير مرضية.
تقلل العادات السيئة (التدخين وشرب الكحول) من احتمال تأصل جنينك. حتى التدخين السلبي أمر خطير. غالبًا ما يكمن سبب الفشل في عمليات المناعة - حيث يرفض جسم المرأة على مستوى المناعة البويضة المخصبة ، حتى لو تمكن من الزرع.
تزيد التجارب والإجهاد والقلق وعدم الاستقرار العاطفي والنزاعات في المنزل وفي العمل من احتمالية حدوث اضطرابات في إنتاج الهرمونات الجنسية عن طريق هرمونات الإجهاد ، نتيجة لن يحدث الغرس ، أو سيتم رفض البويضة المخصبة في أقرب وقت ممكن.
أطفال منظمة التعاون الاقتصادي - ما هم؟
لا يختلف الأطفال المولودين في أنبوب اختبار عند الولادة عن أقرانهم المولودين بعد الحمل الطبيعي. ومع ذلك ، فإن الشائعات الشائعة تصف الاختلافات بعناد بالنسبة إليهم ، وقد يخاف الزوجان اللذان يخططان للتلقيح الصناعي بسهولة من تلك الشائعات غير المحتملة التي توجد في المجتمع حول الأطفال الصغار. الأكثر إثارة للخوف منهم يتعلق بالقدرات الإنجابية للطفل نفسه.
لسبب ما ، يُعتقد أن الطفل "الصديق للبيئة" سيكون بلا جدوى عندما يكبر. الأطفال الذين صُمموا بهذه الطريقة منذ حوالي 30-40 عامًا أكدوا من خلال مثال شخصي أن هذا ليس هو الحال. يتم توريث العقم فقط عندما يحمل الأسباب الوراثية. في 99 ٪ من الأزواج يلجأون إلى الإخصاب في المختبر ، يتم الحصول عليه ، لذلك لا يمكن أن يرثه الأطفال.
إذا كان العقم الجيني معروفًا ، فسيعرف عالم الوراثة ذلك في مرحلة تحضير الزوج من أجل التلقيح الاصطناعي ، وسيتم اقتراح بروتوكول مع الحيوانات المنوية المانحة أو البيضة للزوجين. يمكن تتبع العديد من الأمراض الوراثية من قبل أطباء الأجنة أثناء تشخيص ما قبل الزرع. بالإضافة إلى ذلك ، العقم الأساسي الحقيقي نادر للغاية.
تتعلق الجلسة الثانية بصحة الأطفال وطول عمرهم في أنبوب اختبار معمل. هناك فرق ، في الواقع ، ولكن من الواضح أنه ليس للأسوأ. نظرًا للاختيار الأولي للخلايا الجرثومية عالية الجودة والتشخيص فقط ، فإن أقوى الأجنة فقط تجلس قبل نقل الجنين. لذلك ، يقول العديد من أطباء الأطفال أن الأطفال "ekoshny" أقوى وأكثر ثباتًا ، وهم أقل عرضة للإصابة بالمرض والتعافي بشكل أسرع.
تم العثور على التشوهات الخلقية في الأطفال تصور في بروتوكول التلقيح الصناعي في الممارسة الطبية 45 ٪ أقل كثيرا من الأطفال العاديين. في بعض الأحيان يتطور هؤلاء الأطفال مع تقدم تقويم التطور. لقد رغبوا في ذلك ، أحبائهم ، أعطى الآباء الكثير من الأشياء حتى يتمكن الصغار من امتلاكها ، لذلك يشاركون عادة في نموهم بجهد خاص.
على العمر المتوقع للأطفال البيئية يقولون انه من الصعب للغاية. احتفلت الفتاة الأولى ، المولودة بفضل أخصائيي الخصوبة ، بعيد ميلادها الأربعين. إنها لا تشكو من صحتها وتربي أطفالها ، لذا فمن الأصح العودة إلى مسألة العمر المتوقع خلال 50 إلى 60 عامًا أخرى. ثم ستكون الإحصاءات كاملة وشاملة.
يخشى البعض من موقف الدين إلى التلقيح الصناعي. الأكثر تشددا في هذه الطريقة الإنجابية هي الكاثوليك والأرثوذكس. السابق لا يأخذ IVF بأي شكل أو شكل ، تحت أي شروط. هذا الأخير قد صنع مؤخرًا تحذيراً هامًا - الحقن بالتلقيح الصناعي له الحق في الوجود فقط إذا كان الزوجان يخرجان من اليأس ، إذا لم يظهر أي علاج آخر أي تأثير ، إذا تم إجراء الإخصاب فقط باستخدام خلايا جرثومية خاصة بالأزواج ، ولا يدمر الأطباء الأجنة المتبقية.
لا توافق الكنيسة الأرثوذكسية على الأمومة البديلة والحيوانات المنوية المانحة وخلايا البيض ، حيث إنها تعتقد أن هذا ينتهك سر الزواج المناعي الأرثوذكسي وحصانته بين رجل وامرأة.
في الإسلام ، تكون المتطلبات متماثلة تقريبًا - المواد البيولوجية للمانحين غير مقبولة ، وكذلك الأمومة البديلة. لكن استئصال الأجنة الزائدة ، وكذلك تجاهل الأجنة الزائدة حتى موتهم الطبيعي لا يعتبر قتلًا ، لأن المسلمين يعتقدون أن روح الطفل لا تظهر إلا في 4 أشهر من الحمل أمهات ، أحضر لها الملائكة.
بعض القيود المفروضة على التلقيح الصناعي تفرض واليهود. إنهم عمومًا لا يعارضون الإنجاب ، بل ويشجعونه ، لكنهم يحظرون الأمومة البديلة ، إذا أصبح أحد الأقرباء أمًا بديلة.
بالنسبة للبقية في إسرائيل لحظر الأزواج ، تدفع الدولة تكاليف التلقيح الاصطناعي بالكامل إلى الحد الضروري حتى ينجب الزوجان طفلان.
الأكثر ولاء هم البوذيون. إنهم يؤمنون بإخلاص أنه لتحقيق السعادة ، تكون كل الأساليب جيدة إذا لم تمنع الآخرين ، بطبيعة الحال ، من السعادة أيضًا. لذلك ، في البوذية ، يُعتبر أي نوع من أنواع التلقيح الاصطناعي مقبولاً إذا انتهى كل المشاركين بالنتيجة ويمكن أن يصبحوا سعداء.
الناس الذين يدعون أن الطفل البيئي لا يملك روحًا ، وأنه "تفرخ" ، غالبًا ما يكون له علاقة بطوائف معينة مدمرة وعدوانية في حد ذاتها.
ولكن هناك أيضًا حالات منعزلة للرفض الشخصي لأطفال الأنابيب وبين ممثلي الطوائف الرسمية. وبالتالي ، فإن المشكلات التي يواجهها الآباء الأرثوذكس أحيانًا قد تتعلق برفض كاهن معين لتعمد طفل مولود من خلال التلقيح الاصطناعي.
هذه المشكلة لها حل - تحتاج فقط إلى العثور على كاهن آخر أكثر ملاءمة يدرك جيدًا أحدث توصيات ROC بشأن التلقيح الاصطناعي.
المضاعفات والمخاطر بعد التلقيح الصناعي
المضاعفات الرئيسية بعد التلقيح الاصطناعي يمكن اعتبارها عواقب التحفيز الهرموني. وفقا لبعض التقارير ، بعد عدة محاولات محفزة من المرأة ، يتم استنزاف المبايض بسرعة أكبر ، ويحدث انقطاع الطمث عاجلا. علاقة التلقيح الاصطناعي بالسرطان لم تثبت. على العكس من ذلك ، على العكس من ذلك ، فإن أطباء الأورام الممارسين ومعظم علماء العالم على يقين من أن الأورام الخبيثة في الجسد الأنثوي لا يستفزها التلقيح الاصطناعي. وفقا للاحصاءات ، والسرطان يتطور بشكل رئيسي في أولئك الذين لديهم فحص أولي لم يكشف عن عملية البداية ، والعلاج الهرموني تسارع نمو الورم.
إذا كانت المرأة قبل التلقيح الاصطناعي كانت صحية تمامًا ، ولم يظهر فحص الدم الخاص بعلامات الأورام شذوذًا ، فلا يجب أن تخاف من السرطان. كما أن متوسط العمر المتوقع للمرأة التي تم إنفاقها لا يؤثر ، لأن انقطاع الطمث المبكر ، حتى لو بدأ ، لا تقصر سنوات الحياة المخصصة.
من الناحية النظرية ، يمكن أن تحدث مضاعفات في أي مرحلة من مراحل التلقيح الصناعي - أثناء التحفيز ، قد تحدث متلازمة فرط التحفيز ، والتي يمكن أن تؤدي إلى نضوب المبيض ، وهناك العديد من هذه القصص على بيبيلان. أثناء ثقب المبيض ، قد تنضم العدوى ، وقد يحدث النزيف ، وقد تتكرر الإصابة بالأمراض المزمنة بعد إعادة الزرع ، لكن احتمال حدوث هذه المضاعفات ضئيل للغاية.
من السهل القضاء على اضطرابات الغدد الصماء ، التي تحدث في الجسد الأنثوي بسبب التحفيز الهرموني العدواني للمبيضين ، وهو ما يكفي لزيارة أخصائي الغدد الصماء بعد الولادة والخضوع لعلاج علاجي.
من السهل إلى حد ما تصحيح مشاكل الأوعية الدموية ، اعتلال عضلة القلب ، الذي يمكن أن يحدث نظريًا بعد التلقيح الصناعي ، بزيارة الطبيب المعالج وطبيب القلب.
أفضل فرصة لوزن جميع المخاطر المحتملة قبل إجراء عملية التلقيح الصناعي هي التحدث إلى الطبيب الذي سوف يخبرك بجميع العواقب البعيدة والملحة التي يعرفها العلم والتي قد تحدث بعد بروتوكول وحمل ناجح.
تكلفة
حتى IVF بموجب سياسة OMS لا تضمن أن الزوجين لن يكون لهما تكاليف إضافية. أثناء الامتحان ، سيتم تعيين الاختبارات التي لم يتم تضمينها في برنامج MHI ، على سبيل المثال ، spermogram. سوف الزوجين لجعلها على نفقتهم الخاصة. نتيجة لذلك ، لن يخرج المبلغ صغيرًا ، لكن ليس كبيرًا ، كما لو أن الزوجين قاما بالتخصيب في المختبر بالكامل على نفقتهما الخاصة.
تكلفة بروتوكول التلقيح الاصطناعي واحد تشمل الاختبارات والفحوصات الأساسية ، التحضير ، التحفيز ، ثقب ، الدراسات الجنينية واختيار ونقل ودعم الحمل خلال الشهر الأول بعد الزرع. يتم الاحتفاظ بالتبريد بالبيض أو الأجنة المتبقية بعد البروتوكول بشكل منفصل. يتم دفع تكاليف الخلايا الجرثومية المانحة والأجنة بشكل منفصل ، إذا لزم الأمر.
تشير بعض العيادات للأغراض الترويجية إلى سعر المراحل الفردية فقط ، على سبيل المثال ، تحفيز المبيض فقط أو نقل الأجنة فقط. يجب أن يوضح التكلفة الكاملة للبرنامج ، إذا كان السعر يبدو منخفضًا بشكل مثير للريبة. في روسيا في عام 2018 ، في المتوسط تكاليف التلقيح الاصطناعي من 150 ألف روبل.
يجب ألا تفترض أن أطفال الأنابيب سيكونون أرخص بالنسبة لك في العيادات الأجنبية ، فهذه الخدمة أغلى بكثير هناكعلى سبيل المثال ، في إسبانيا ، يكون هذا السعر أعلى بمتوسط خمس مرات في روسيا ، وفي عيادات ألمانيا - ثلاث مرات.
تكلفة التلقيح الاصطناعي مع البيض المانحة تكلف 250-300 ألف روبل. الحيوانات المنوية المانحة ستكون أرخص بمقدار النصف. تختلف أسعار البرنامج الكامل اعتمادًا على مرافقة الدواء المحدد ، اعتمادًا على الحاجة إلى إجراء تشخيصات ما قبل الزرع (يزيد من تكلفة البروتوكول بحوالي 40-80 ألف روبل).
لوحظت أعلى الأسعار في موسكو والعاصمة الشمالية - بمعدل يتراوح بين 180 و 260 ألف روبل لبرنامج التلقيح الصناعي ، بما في ذلك الأدوية. في فولغوغراد وفورونيج ، يبلغ متوسط التكلفة من 150 إلى 200 ألف. في منطقة الفولغا ، تبدأ التكلفة من 120 ألفًا وتصل إلى 180 ألف روبل.
التعليقات
وفقًا للمراجعات ، يمنح IVF فرصة ليصبحوا آباء ، ويخضع العديد من النساء والرجال لا لمحاولة واحدة أو لا محاولتين أو حتى ثلاث محاولات ، بحيث يولد ابنهم أو ابنتهم. مراجعات لأولئك الذين حصلوا على الحوامل يحصلون على أول مرة ، إيجابية فقط.
النساء اللائي لم يتمكنن من الحمل بعد ، رغم العديد من الثقوب ، يبحثن عن أسباب في أنفسهن وفي العيادة ، وغالبًا ما يميلون إلى اتخاذ قرار بتغيير العيادة والطبيب المعالج. هذا ، في الواقع ، يعمل في كثير من الأحيان - يعيد الأخصائي الجديد تقييم تاريخ المريض واختيار بروتوكول جديد ، في الواقع ، يتضح أنه أكثر نجاحًا من جميع البروتوكولات السابقة.
غالبًا ما تبلغ النساء اللواتي قامن بالتلقيح الصناعي بموجب سياسة OMS عن علاج أقل اهتمامًا للطاقم الطبي في العديد من العيادات ، بغض النظر عن شكل ملكية مؤسسة الرعاية الصحية. يتم التخطيط للبروتوكول على عجل ، ويتم تنفيذه بالطريقة نفسها ، ويتم وضع المرضى على الدفق ، وليس لدى الطبيب ببساطة الوقت الكافي للتعمق في الظروف الشخصية لكل مريض.
من بين أوجه القصور في المرأة تشير إلى ارتفاع تكلفة الرعاية الإنجابية ، وكذلك الرسوبيات النفسية الثقيلة ، والتي لا تزال في حالة محاولة فاشلة للتعامل مع الاكتئاب دون مساعدة مهنية من قبل طبيب نفساني أو طبيب نفساني يكاد يكون من المستحيل في بعض الأحيان. في بعض المراحل ، على سبيل المثال ، التحفيز ، تتحمل معظم النساء صعوبة شديدة ، وفي مرحلة انتظار النتيجة غالباً ما يتعرضن لنوبات الخوف والذعر.
معلومات مثيرة للاهتمام حول التلقيح الاصطناعي ، راجع العدد القادم من برنامج "مدرسة الطبيب كوماروفسكي".