الفحص خلال فترة الحمل لمدة 12 أسبوعًا: كيف يقومون بذلك وما الذي يظهر؟
إذا كان الحمل هادئًا ، فإن الأم تشعر بالرضا ، ثم للمرة الأولى ستكون قادرة على النظر إلى طفلها أثناء الفحص الأول في حوالي 12 أسبوعًا من الحمل. هذه دراسة فحص في هذا الوقت ، وسوف نقول في هذه المقالة.
ما هذا؟
هناك ثلاثة عروض للحمل. يوصى بعقد أول وزارة للصحة لمدة 11-13 أسبوعًا ، ويعتبر الأسبوع الثاني عشر هو الأمثل. ثم تجري دراسة الفحص في الثلث الثاني والثالث (في 16-24 أسبوعًا وفي 30-36 أسبوعًا).
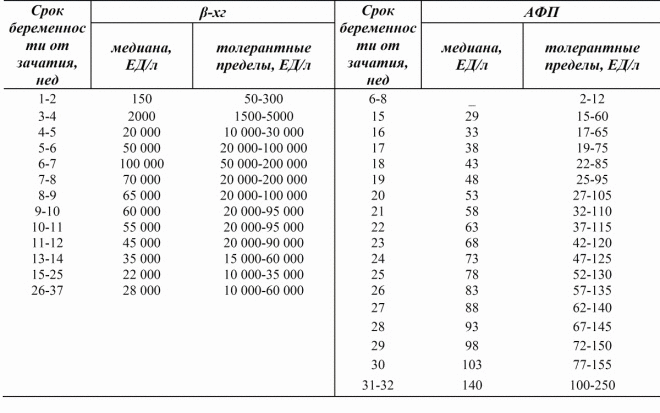
يشمل المسح الذي يتم في بداية عملية حمل طفل الموجات فوق الصوتيةكذلك التحليل الكيميائي الحيوي للدم لمحتوى هرمون قوات حرس السواحل الهايتية والبروتين PAPP-A. بالنسبة لعدد من العلامات المميزة التي توجد في غرفة التشخيص بالموجات فوق الصوتية ، وكذلك على تركيز الهرمونات والبروتينات في تحليل المرأة الحامل ، يتم إجراء حساب أولي لمخاطر الطفل المصاب بأمراض وراثية قاتلة وغير مميتة.
تكشف هذه المرحلة من التشخيص السابق للولادة عن النساء الأكثر عرضة للإصابة بمتلازمة داون ومتلازمات تيرنر وكورنيليا دي لانج ومتلازمة باتو ومتلازمة إدواردز وتشوهات الأنبوب العصبي الجسيمة وغير ذلك من التشوهات التنموية التي لا تترك أي فرصة لعلاج. والحياة الطبيعية.
في السابق ، تم إجراء الفحص فقط للنساء الحوامل المعرضات للخطر - النساء اللائي يبلغن من العمر 35 عامًا أو أكبر والذين يصبحن حاملات بسبب علاقة دم ، أو اللائي أنجبن سابقًا أطفالًا يعانون من مشاكل وراثية أو نساء لديهن أقارب مصابات بأمراض وراثية. من جهتي أو جانب زوجي. إذا تناولت الأم الحامل العقاقير المحظورة خلال فترة ولادة الطفل المبكرة ، فقد تم وصفها أيضًا لدراسة فحص.
الآن يوصف هذا التشخيص لجميع الجنس العادل في "موقف مثير للاهتمام". بالطبع ، يجوز للمرأة ، لأسباب شخصية ، أن ترفض الفحص ، لكن هذا غير معقول تمامًا ، لأن الفحص نفسه لا يلزم أي شخص بأي شيء.
تجدر الإشارة إلى أن وفقًا لنتائج الفحص أثناء الحمل في 12 أسبوعًا ، لن يقوم أي شخص بإجراء أي تشخيص. هذه ليست جزءًا من مهمة فحص الأبحاث. سيتم احتساب المرأة فقط على المخاطر الفردية لتلد طفل مريض ، وما إذا كانت تتمتع بصحة جيدة ، يمكن تأسيسها بطرق أخرى يوصى بها طبيب التوليد وأخصائي علم الوراثة في حالة ارتفاع المخاطر.
يعتبر الفحص الأول الأكثر أهمية وغنية بالمعلومات. إنهم ينفذونها مجانًا بالتشاور في مكان الإقامة ، ويتم إصدار التوجيهات الخاصة بفحص الدم وتذكرة إلى غرفة الفحص بالموجات فوق الصوتية من قبل الطبيب الذي سجلته المرأة للحمل.
الإجراء والتحضير
أثناء الفحص خلال الفترة الأولى من الولادة ، من المهم جدًا اتباع إجراءات صارمة.يتم التخطيط للتشخيص بالموجات فوق الصوتية وتوصيل الدم من الوريد ليوم واحد بحيث يكون الفاصل الزمني بين هذين الإجراءين ضئيلًا.
عادة ، يتم فحصهم أولاً في غرفة الفحص بالموجات فوق الصوتية ، وبعد ذلك بنموذج معبأ ، يتم نقلهم إلى غرفة العلاج للتبرع بالدم. ومع ذلك ، في بعض المشاورات يتم عكس الترتيب. في أي حال ، يجري كلا الاستطلاعات بدقة في يوم واحد.
بحيث لا تتأثر نتائج الاختبار بالعوامل السلبية ، والتي تشمل التغيرات الكيميائية الحيوية في الدم ، وتراكم الغازات في الأمعاء ، ينصح المرأة الاستعداد بعناية للتشخيص. يجب أن تستمر يومين في نظام غذائي قصير - لا تأكل الطعام الدهني والحلو للغاية ، المقلية والمدخنة ، قبل ست ساعات من اختبار الدم يجب أن لا تأكل على الإطلاق. يتم إجراء اختبار دم على معدة فارغة.
قبل الموجات فوق الصوتية لبضع ساعات يجب أن تأخذ "Smektu" أو "Espumizan"للتخلص من الغازات المعوية ، والتي هي مرافقين مخلصين للحمل ، لأنها يمكن أن تضغط على أعضاء الحوض وقد تكون نتائج الموجات فوق الصوتية غير دقيقة.
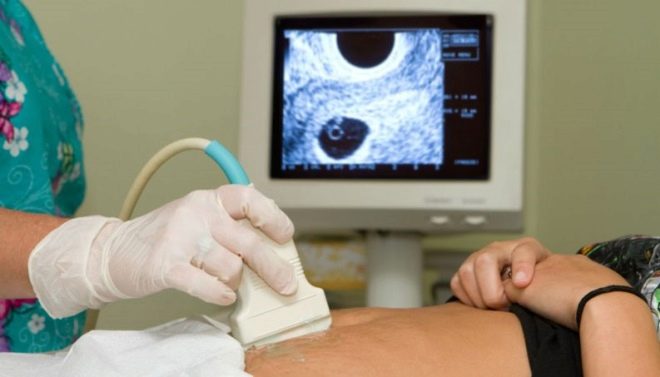
يتم إجراء الموجات فوق الصوتية في 12 أسبوعًا باستخدام مسبار عبر المهبل.. الطريقة الثانية هي على المعدة ، حتى تعطي صورة واضحة وفهمًا لما يحدث داخل الرحم.
في اليوم المحدد ، تأتي امرأة إلى مكتب أخصائي أمراض النساء والتوليد ، ويتم وزنها وقياس طولها وملء استبيان تفصيلي. لمزيد من البيانات التي يحتوي عليها ، سيتم حساب المخاطر بدقة أكبر. يتم إدخال بيانات عن حالات الحمل السابقة والإجهاض والإجهاض وعمر المرأة ووزنها والبيانات المتعلقة بعاداتها السيئة (التدخين والكحول) والمعلومات حول زوجها وصحة أقربائها المقربين في الاستبيان.
ثم سيكون هناك الموجات فوق الصوتية ، ثم التبرع بالدم. ستجعل النتائج الإجمالية شكلاً منفردًا ، وهو برنامج خاص "يقارن" الصورة الجينية للمرأة الحامل ، إلى جانب تحليلاتها ، مع "صور" لنساء ذوات مخاطر كبيرة في ولادة طفل مريض. نتيجة لذلك ، سيتم إعطاء حساب فردي.
الفحص بالموجات فوق الصوتية
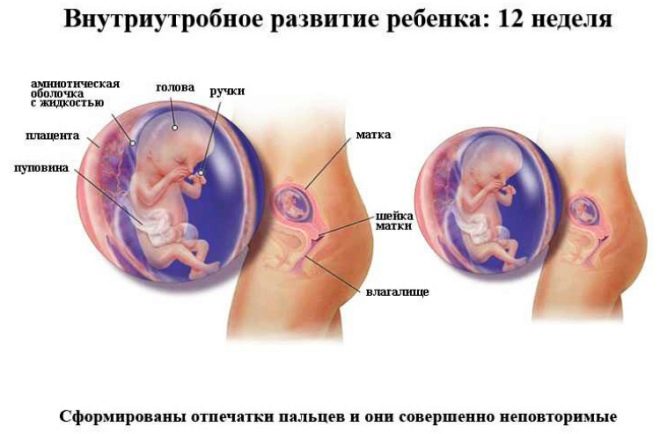
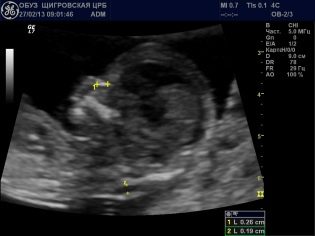
في غرفة الموجات فوق الصوتية ، يفحص الطبيب الطفل ، ويحدد ما إذا كان كل شيء على ما يرام معه ، وفي أي مكان تجويف الرحم هو الراسخ ، ويتحقق أيضا من علامات الطفل التي تظهر احتمال كبير من وجود طفل مع متلازمات وراثية. في الأسبوع الثاني عشر ، ستكون الأم المستقبلية قادرة على رؤية طفلها ، والاستماع إلى الضربات القلبية الصغيرة ، وكذلك رؤية حركات الجنين ، التي لا تشعر بها جسديًا.
سيشير الطبيب بالتأكيد في بروتوكول فحص الثلث الأول من الحمل كم من الأجنة تصور في الرحم, هل تظهر عليهم علامات النشاط الحيوي؟ سوف يصفون أيضًا الأبعاد الرئيسية ، والتي ستوضح شروط "الوضع المثير للاهتمام" ومعرفة كيفية تطور نمو الطفل.
مؤشرات معدل النمو في 12 أسبوعا هي:
محيط رأس الجنين (FH) - 58-84 مم ، في معظم الأحيان - 71 ملم.
البعد العصعاعي - الجداري (CTD) هو 51-59 مم ، في معظم الأحيان 55 ملم.
يتراوح حجم الرأس ثنائي الاتجاه (BPR) بين 18 و 24 ملم ، وغالبًا ما يكون 21 ملم.
معدل ضربات القلب (HR) - 140-170 نبضة في الدقيقة.
النشاط الحركي موجود.
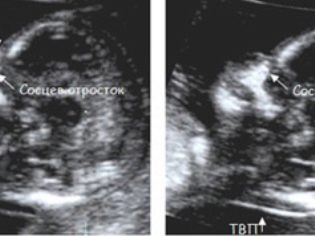
بالإضافة إلى ذلك ، يحدد الطبيب أهم اثنين لتشخيص الأمراض الوراثية للعلامة - سمك مساحة ذوي الياقات البيضاء ووجود بذور الأنف في الفتات. والحقيقة هي أنه في الأطفال الذين يعانون من عيوب النمو الجسيمة ، يتم توسيع طية الرقبة بسبب السائل تحت الجلد (النفخة) ، ويتم تسطيح الأنف. النظر في بقية عظام الوجه لن تكون قادرة إلا في نصف شهر أو شهرين.
TVP (سمك طوق) في 12 أسبوعا مع عدم وجود أمراض لا يتجاوز نطاق 0.7-2.5 مم. إذا كان لدى الطفل هذه المعلمة فاقت قليلاً ، فقد ينصح الأم الحامل بإجراء فحص بالموجات فوق الصوتية مرة أخرى في غضون أسبوع. إذا تجاوزت TVP بشكل كبير الحدود العليا للقاعدة ، فستكون هناك حاجة إلى فحص إضافي ، تزداد مخاطر ولادة طفل مريض. فهو يقع في حوالي فائض من 3،0 ملم وما فوق.
من الصعب رؤية الحصوات الأنفية ، فهي لا تظهر دائمًا خلال 12 أسبوعًا ، ويمكن للجنين أن يستقر مرة أخرى على مستشعر الطبيب ولا يريد الالتفاف بعناد وأن يدع الأنف يتدفق. إذا نجح هذا ، فإن قيم طول عظام الأنف في هذه الفترة تعتبر قيمًا طبيعية لا تتجاوز نطاق 2.0-4.2 ملم.
إذا أشار الطبيب إلى أنه في غضون 12 أسبوعًا ، لم يتم تخيل هذه العظمات أو أن أحجامها أقل من 2 مم ، فإن البرنامج الذي يحسب المخاطر سيزيد من الاحتمالات الفردية لولادة طفل مصاب بمتلازمة داون ، تيرنر ، باتاو.
في الواقع ، قد يكون للطفل مجرد أنف صغير ، لا يزال من الصعب التقاطه بأرقام رقمية ، خاصة على الماسح الضوئي بالموجات فوق الصوتية القديم مع وضوح منخفض للصورة.
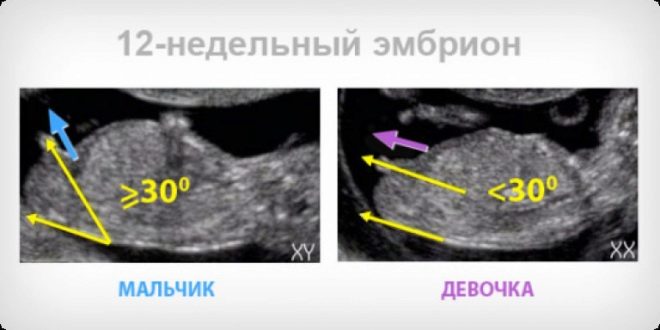
من الناحية النظرية ، في 12 أسبوعًا ، يمكنك بالفعل محاولة تحديد جنس الطفل ، لأن الأعضاء التناسلية الخارجية تتشكل ، وإذا كان الطفل ملائمًا ومفتوحًا لعين التشخيص ، فيمكن ملاحظة ذلك بسهولة. ومع ذلك ، لا ينبغي للمرء أن يتوقع من الطبيب أن يضمن أنه ولد أو فتاة. الجنس في هذا الوقت لا يمكن إلا أن يسمى (من المحتمل أن تكون الضربة الدقيقة حوالي 75-80 ٪). بتعبير أدق ، سيقوم الطبيب بتقييم الخصائص الجنسية للطفل في الموجات فوق الصوتية التالية ، بعد 16-17 أسبوعًا من الحمل.
بالإضافة إلى ذلك ، في نهاية الأثلوث الأول ، يفحص الموجات فوق الصوتية التهديدات المحتملة بانقطاع الحمل - قد تشير الجدران السميكة للرحم إلى وجود فرط التوتر ، وكذلك حالة عنق الرحم ، وأنابيب فالوب ، وقناة عنق الرحم.
فحص الدم الكيميائي الحيوي
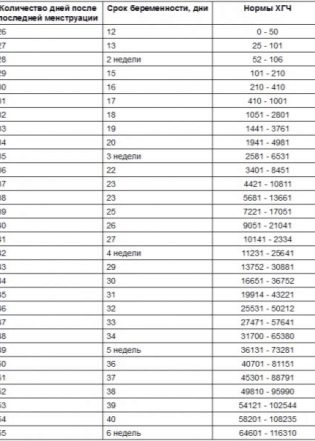
في تحليل الدم الوريدي للمرأة الحامل ، يكتشف فني المختبر كمية هرمون قوات حرس السواحل الهايتية وبروتين البلازما PAPP-A الوارد فيه. نظرًا لحقيقة تقييم عنصرين فقط من الدم ، يُطلق على اختبار الفحص الأول "اختبار مزدوج". نتائج هذه الدراسة ، على عكس بيانات الموجات فوق الصوتية التي تقدمها المرأة على الفور بعد مرورها ، سوف تضطر إلى الانتظار من عدة أيام إلى عدة أسابيع - وهذا يعتمد على مدة الانتظار في قائمة الانتظار للبحث في مختبر وراثي طبي معتمد.
يمكنك فقط تخمين الأرقام التي ستكون نتيجة للتحليلات ، حيث تستخدم المختبرات الفردية معاييرها الخاصة لإجراء العمليات الحسابية. لتبسيط فك التشفير ، من المعتاد التحدث عن معدل PAPP-A و hCG في MoM - وهو مضاعف الوسيط. مع الحمل الصحي ، عندما يكون كل من الطفل والأم على ما يرام ، فإن كلا القيمتين "تتناسب" في النطاق من 0.5 إلى 2.0 شهريًا.
تقلبات من هذا النطاق إلى جانب أكبر أو أقل تثير الكثير من التجارب في النساء الحوامل و هناك العديد من الأسباب المحتملة للأسباب:
زيادة قوات حرس السواحل الهايتية. يمكن أن يكون "التمثال" في هذا المؤشر علامة على متلازمة داون عند الطفل ، وكذلك علامة على أن المرأة تحمل أكثر من طفل واحد. 2 فواكه معا تعطي زيادة عملية مزدوجة في قاعدة الهرمونات. قوات حرس السواحل الهايتية مرتفعة قد تكون امرأة تعاني من السمنة ، وذمة ، والتسمم ، ومرض السكري ، وارتفاع ضغط الدم.
خفض قوات حرس السواحل الهايتية. تعد المستويات غير الكافية لهذا الهرمون ، المتأصلة فقط في النساء الحوامل ، من سمات تطور متلازمة إدواردز ، ويمكن أن تشير أيضًا إلى احتمال حدوث إجهاض أو تأخير في نمو الطفل.
تقليل PAPP-A. يشير الانخفاض في بروتين البلازما في عينة في بعض الأحيان إلى تطور مثل هذه الحالات مثل متلازمة داون ، باتو ، إدواردز ، تيرنر. أيضا ، تشير كمية غير كافية من هذه المادة في كثير من الأحيان إلى سوء تغذية الطفل ، أن الفتات تعاني من نقص في العناصر الغذائية والفيتامينات التي يحتاجها للنمو الطبيعي.
رفع PAPP-A. لا يحتوي تعزيز البروتين في عينة على قيمة تشخيصية كبيرة من حيث حساب المخاطر المحتملة لتشوهات الكروموسومات. قد يكون هذا المؤشر أعلى من المعتاد مع ضعف أو ثلاثة أضعاف ، وكذلك مع ميل إلى الجنين الكبير.
كيف يتم حساب المخاطر؟
يتم تحميل نتائج الاختبارات والموجات فوق الصوتية ، وكذلك جميع المعلومات المتاحة عن الحالة الصحية للمرأة الحامل وعمرها في برنامج خاص.يتم تنفيذ حساب المخاطر الفردية ، لذلك ، بواسطة آلة ، ولكن الشخص - عالم الوراثة - يتحقق من النتيجة.
بناء على مجموعة من العوامل الفردية قد تبدو المخاطر مثل نسبة 1: 450 أو 1: 1300 لكل مرض. في روسيا ، يُعتبر الخطر 1: 100. خطر العتبة هو 1: 101 - 1: 350. وبالتالي ، إذا تم اعتماد المرأة الحامل على احتمال وجود طفل مصاب بمتلازمة داون 1: 850 ، فإن هذا يعني أن واحدًا من بين 850 طفلًا في النساء ومؤشرات صحية متطابقة والعمر وغيرها من المعايير سوف يولد المرضى. سيولد ما تبقى من 849 بصحة جيدة. هذا هو خطر منخفض ، لا داعي للقلق.
النساء اللواتي يظهر لهن تشخيص التشخيص في الأسبوع الثاني عشر يظهرن خطورة عالية للإصابة بمرض وراثي معين ينصح بإجراء تشخيص إضافي لهن لا يمكن اعتبار الفحص نفسه أساسًا للحكم النهائي ، انه ليس دقيقا جدا. يمكنك اجتياز اختبار الحمض النووي غير الغازية. مثل هذا التحليل يستحق عشرات الآلاف من روبل ويجعلها حصرا في المراكز والعيادات الطبية الوراثية.
إذا أكد التحليل الشك ، فلا يزال عليك الذهاب إلى الاختبار المجتاز.
يمكن تقديم بزل السلى أو الخزعة المشيمية على الفور ، دون إضاعة الوقت والمال في فحص خلايا دم الطفل المعزولة من دم الأم ، كما هو الحال مع اختبار الحمض النووي غير الغازية. ومع ذلك ، فإن كل من الخزعة وبزل السلى ينطويان على اختراق للأغشية لجمع المواد للتحليل. يتم تنفيذ الإجراء تحت سيطرة الموجات فوق الصوتية فقط من قبل الأطباء ذوي الخبرة ، ومع ذلك ، فإن خطر حدوث عدوى للجنين ، لا يزال تدفق المياه وإنهاء الحمل.
إن الموافقة أو عدم الموافقة على الخضوع لدراسة استقصائية مجازفة تنطوي على مخاطر كبيرة هي مسألة خاصة لكل امرأة ، ولا يمكن لأحد أن يجعلها تذهب إليها. دقة التحليل هي 99.9 ٪. إذا تم تأكيد الافتراضات المخيبة للآمال ، يتم إعطاء المرأة توجيهًا لإنهاء الحمل لأسباب طبية. سواء كانت المقاطعة أم لا يجب أن تقررها فقط المرأة نفسها وعائلتها.
إذا تقرر ترك الطفل ، فسيظل لدى المرأة وقت كاف للتحضير لولادة الفتات "الخاصة".